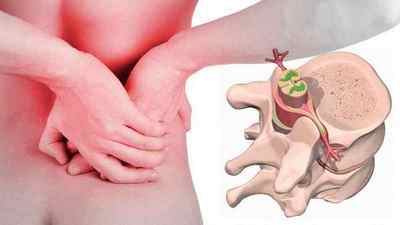
Біль і дискомфорт в спині сигналізують нам про проблеми з хребтом і м’язово-зв’язковим апаратом. Одна з причин неприємних відчуттів — грижа міжхребцевих дисків. Так як основне навантаження припадає на поперековий відділ, саме в цій області ймовірність утворення грижі найбільш велика.
Після поставленого діагнозу у пацієнта виникає паніка і безліч питань: як жити з грижею поперекового відділу, чи піддається вона терапії, як довго буде протікати лікування, потрібно чи операція?
Причини
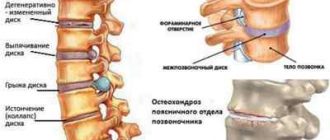
Перш ніж розглядати причини розвитку патології, слід пояснити, що таке грижа поперекового відділу хребта. Під грижею маються на увазі дегенеративні зміни фіброзно-хрящових утворень (дисків), розташованих між кістковою структурою хребців.
Ці диски відповідають за що зв’язує функцію хребців між собою і роблять амортизує (наприклад, стримують навантаження при вертикальному тиску на хребетний стовп).
Дегенеративно-дистрофічні зміни — це неминучий процес, при якому відбувається втрата вологи з еластичних структур хрящових утворень, що призводить до крихкості міжхребцевих дисків. 
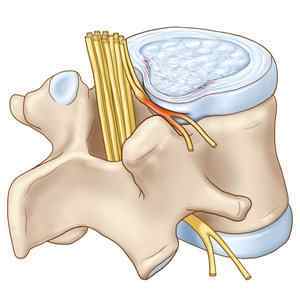
Міжхребцевий диск має складну будову і включає в себе фиброзное кільця, гиаліновий хрящ і пульпозное ядро.В Під впливом безлічі причин диск втрачає свою цілісність, разорватьсяВ або надривається.
При порушенні цілісності зовнішнього кільця пульпозное ядро починає тиснути на це місце. Простими словами, грижа — це велике нерівномірне випинання диска з міжхребцевого простору, яке зачіпає і дратує спинномозкові нерви.
Виник випинання міжхребцевого диска викликає аутоімунні реакції в організмі, що призводить до запальних процесів, больового синдрому різного ступеня вираженості (залежить від стадії патологічного процесу) і неврологічних порушень.
Дистрофічні порушення в міжхребцевих дисках (остеохондроз) можна назвати однією з головних причин появи гриж.
Грижа і остеохондроз — це два різних захворювання, але несвоєчасне лікування останнього провокує порушення цілісності фіброзно-хрящових утворень. Також при випаданні диска нерідко діагностуються і інші патологічні зміни (наприклад, спондильоз).
Основні причини виникнення грижі хребців зводяться до наступного списку:
 порушення цілісності хребетного стовпа при травмах (ДТП, падіння або удари);
порушення цілісності хребетного стовпа при травмах (ДТП, падіння або удари); - інтенсивні фізичні навантаження з підняттям важкого ваги;
- порушення обмінних процесів в організмі як результат генетичних захворювань або хвороб ендокринної системи;
- порушення розвитку тазостегнових суглобів (дисплазія), викривлення хребетного стовпа;
- збільшення навантаження на поперековий відділ (найчастіше спостерігається при лордозе, сколіозі поперекового або грудного відділу);
- інфекційні захворювання хребта (туберкульоз, сифіліс опорно-рухового апарату), а також доброякісні /злоякісні новоутворення в основній частині осьового скелета людини.
Деякі фактори сприяють дегенеративно-дистрофічних процесів в сполучних і кісткових тканинах і підвищують ризик виникнення грижі.
До таких відносять:
- куріння;
- сидячий образ життя;
- спадковість;
- надмірна вага, що дає посилене навантаження на хребетний стовп;
- зниження м’язової сили;
- мікротравми хребта (забій).
Види поперекової грижі
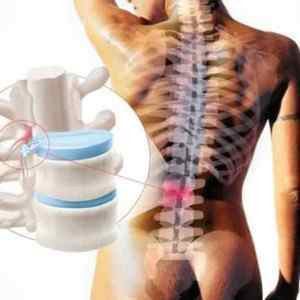 У 50% випадків грижеобразованія відбувається між 4 і 5 хребцями поперекового відділу (L4-L5), але в 80% звернення до лікаря діагностується грижа попереково-крижового сегмента хребта (L5-S1).
У 50% випадків грижеобразованія відбувається між 4 і 5 хребцями поперекового відділу (L4-L5), але в 80% звернення до лікаря діагностується грижа попереково-крижового сегмента хребта (L5-S1).
Високий відсоток виникнення патології обумовлений обмеженою рухливістю хребців і максимальним ступенем навантаження на поперековий відділ.
Залежно від локалізації грижі бувають:
Зад-ньобічні грижі також класифікуються за ступенем спрямованості випадання фрагмента і можуть бути латеральними, Парамедіанна і медіа.
Дві грижі в поперековому відділі діагностується в більшості клінічних випадків. Патологічні зміни часто мають різну локалізацію і розмір. Детальна діагностика дозволить правильно класифікувати дегенеративні зміни і підібрати грамотну тактику лікування пацієнта.
Симптоматична картина
Характер проявів хвороби залежить від стадії патологічних змін. Процес формування грижі проходить кілька етапів, тому лікарі класифікують її за ступенем випинання:
 Больові відчуття вщухають при лежачому положенні, посилюються, коли людина намагається сидіти або ходити.
Больові відчуття вщухають при лежачому положенні, посилюються, коли людина намагається сидіти або ходити.
Перші ознаки хребетної грижі дисків поперекового відділу у жінок не мають принципових відмінностей. Іноді прогресуюче грижеобразованія відгукується болем в молочних залозах, проявляється перепадами артеріального тиску, але ця симптоматика характерна для гриж грудного або шийного відділу.
Виразність больового синдрому залежить від стадії дегенеративного процесу і пошкодженого сегмента. Початковий етап супроводжується невеликим болем тупого або ниючого характеру, яка посилюється при різких рухах або при піднятті ваги. Зникають хворобливі відчуття в стані спокою.
При запущеному перебігу патологічного процесу відбувається здавлювання грижею нервових корінців. Результатом буде сильний біль з прострілами в крижі, стегна, гомілки або стопи, а також оніміння і слабкість нижніх кінцівок.
Діагностика
Магнітно-резонансна томографія (МРТ) — найбільш інформативне обстеження для точного встановлення діагнозу. Наступною за значимістю визнана комп’ютерна томографія. Інші патологічні процеси хребетного відділу виключить рентгенографічне дослідження в двох проекціях.
Щоб попередньо визначити пошкоджений сегмент, ступінь порушення іннервації і порушення біомеханіки рухів, лікар проведе кілька тестів:
- підйом прямий ноги (ППН);
- визначення сухожильних рефлексів в ногах;
- досліджує больову, температурну і вібраційну чутливість.
Терапевтичні заходи
У 90% випадків грижа не тисне на нервові корінці і не дратує їх, тому болю при грижі в попереку виникають не завжди.
Незважаючи на слабко виражені симптоми, лікування міжхребцевої грижі поперекового відділу хребта народними засобами малоефективно, а в деяких випадках неприпустимо. 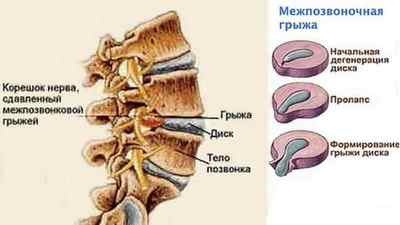 Для запобігання подальшого розвитку дегенеративно-запального процесу оптимально застосовувати консервативний підхід в терапії з використанням медикаментозних засобів, лікувальної фізкультури (ЛФК) і фізіотерапевтичних процедур.
Для запобігання подальшого розвитку дегенеративно-запального процесу оптимально застосовувати консервативний підхід в терапії з використанням медикаментозних засобів, лікувальної фізкультури (ЛФК) і фізіотерапевтичних процедур.
Комплекс терапевтичних заходів визначається виходячи зі стадії протікання патології, вираженості больового синдрому.
Медикаментозне лікування
 Основна мета використання лікарських засобів — купірування запалення і зняття больового синдрому в період загострення, а також запобігання можливим рецидивам захворювання.
Основна мета використання лікарських засобів — купірування запалення і зняття больового синдрому в період загострення, а також запобігання можливим рецидивам захворювання.
Що робити при загостренні грижі? В першу чергу, пацієнту рекомендований режим обмеженої активності. В ідеалі на кілька днів виключити нахили, підняття важких предметів.
Для усунення больового синдрому та зменшення запального набряку призначаються нестероїдні протизапальні засоби (НПЗЗ).
Препарати випускаються в різних лікарських формах:
Важливою складовою консервативної терапії визнані міорелаксанти, які в комбінації з НПЗЗ швидко устраненяют дискомфортні відчуття в період гострої фази захворювання. Їх призначають для зниження вираженості рефлекторного м’язового тонусу, усунення хворобливих спазм м’язів і поліпшення рухливості хребетного стовпа. До них відносяться В «МідокалмВ», В «ДіазепамВ», В «СірдалудВ».
Комплексна терапія включає в себе вітаміни при междискових грижі поперекового відділу групи В (16 і 12) для відновлення тканин ураженого нерва, поліпшення провідності імпульсів. Комбінація цих речовин міститься в препаратах В «МільгаммаВ», В «НейровітанВ».
При гостро вираженому больовому синдромі призначаються новокаїнові і гидрокортизоновая блокади.
Фізіотерапія та ЛФК
 Фізіопроцедури при міжхребцевої грижі, так само як і лікувальна фізкультура допускаються в підгострий та відновний період. Фізкультура необхідна для зміцнення м’язового корсету і проводиться під контролем інструктора. Комплекс вправ підбирається індивідуально.
Фізіопроцедури при міжхребцевої грижі, так само як і лікувальна фізкультура допускаються в підгострий та відновний період. Фізкультура необхідна для зміцнення м’язового корсету і проводиться під контролем інструктора. Комплекс вправ підбирається індивідуально.
Самостійне виконання гімнастики небезпечно і може стати причиною інвалідності.
Методам фізіотерапії приділяється велика увага при лікуванні дегенеративних змін в хребті. Перелік процедур досить великий і включає в себе:
- масаж;
- гідромасаж і циркулярний душ;
- магнітотерапію;
- електрофорез;
- ударно-хвильовий лікування;
- иглорефлексотерапию.
Операція та реабілітація
 Хірургічне втручання вважається радикальним способом лікування, що не виключає появу рецидивів в майбутньому. Більш ніж в 96-97% випадків грижеобразованія піддається консервативної терапії.
Хірургічне втручання вважається радикальним способом лікування, що не виключає появу рецидивів в майбутньому. Більш ніж в 96-97% випадків грижеобразованія піддається консервативної терапії.
Прямі показання до операції такі:
Операції проводяться декількома способами. Спираючись на можливості лікувального закладу, клінічну картину, побажання та можливості пацієнта, лікарі визначають метод хірургічного втручання:
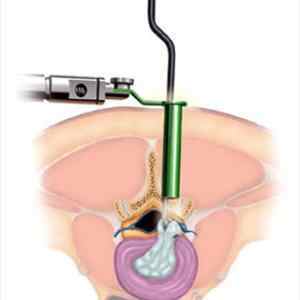 Ламінектомій . Грижа видаляється разом з фрагментом диска, іноді пошкоджену ділянку замінюють имплантом.
Ламінектомій . Грижа видаляється разом з фрагментом диска, іноді пошкоджену ділянку замінюють имплантом. Термін реабілітації залежить від виду хірургічного втручання. Реабілітаційні заходи спрямовані на стабілізацію фізичних і біомеханічних показників, відновлення рухливості кінцівок, зміцнення м’язового тонусу.
Умовно цей період розбивається на післяопераційний етап (тривалість 12-14 днів), пізній етап (до 60 днів) і довічну підтримуючу терапію.
Наслідки грижеобразованія
Ускладнення діляться на доопераційні і післяопераційні. До оперативного втручання пацієнт може помічати хронічний больовий синдром, через який змінюється якість життя — порушується сон, виникають неврологічні порушення.
Не виключається атрофія м’язів нижніх кінцівок і спини. Запущене перебіг захворювання призводить до пошкодження нервів, в результаті чого хворий перестає контролювати акт сечовипускання і дефекації.
До післяопераційним наслідків відносять:
- рецидив захворювання;
- стеноз хребетного каналу;
- патологічні рубці і спайки в хребетному каналі;
- спінальної-епідуральні гематоми.
Для запобігання небезпечних наслідків необхідно закріпити функціональні результати після основної реабілітації і продовжити період відновлення в санаторії.
Профілактичні заходи
Для запобігання дегенеративних процесів нашому хребту потрібно щоденна турбота. В першу чергу необхідно працювати над м’язовим корсетом, зміцнюючи його за допомогою фізичних вправ.
Важливо навчиться правильно тримати хребет і контролювати дихання при виконанні вправ. Уникнути атрофії м’язів дозволить скандинавська ходьба.В Незважаючи на мінімум протипоказань, необхідно проконсультуватися з лікарем і ретельно ознайомитися з правильною технікою виконання.
Велотренажер і фітнес — відмінний спосіб зміцнення організму і поліпшення роботи кровоносної системи. Але виконувати такі вправи слід строго під контролем інструктора. Стрибки і біг виключають з програми, упор повинен бути на силові вправи з правильною технікою виконання і дихання.  Частий питання пацієнтів: як спати при грижі? Думка більшості лікарів зводиться до того, що для рівномірного розподілу м’язового корсету спини потрібно спати на ортопедичних матрацах середнього ступеня жорсткості. Якщо ліжко м’яка — спати краще на животі.
Частий питання пацієнтів: як спати при грижі? Думка більшості лікарів зводиться до того, що для рівномірного розподілу м’язового корсету спини потрібно спати на ортопедичних матрацах середнього ступеня жорсткості. Якщо ліжко м’яка — спати краще на животі.
Основні принципи профілактики випадіння пульпозного ядра:
Висновок
Наостанок хотілося позначити, що рівень тривоги у пацієнтів стимулює біль, тому процес одужання відбувається значно довше. Діагноз В «грижаВ» ще не вирок, при грамотному консервативному лікуванні шанси на відновлення високі. Тому варто відкинути паніку, включити здоровий глузд і звернутися за допомогою до кваліфікованого фахівця.