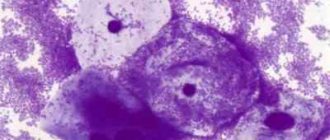
Карциномою in situ шийки матки називається передраковий стан, при якому клітини пухлини існують лише на поверхні епітеліального вистилання, а швидкість їх розростання пропорційна швидкості апоптозу. Даний етап патологічного процесу також називається інтраепітеліальна або преінвазивний раком, передракових РШМ і нульовий стадією онкології. 
Виживання при 0 стадії раку досягає 100%, однак відсутність своєчасної діагностики та лікування може призвести до ускладнень і погіршення прогнозу.
Причини розвитку захворювання
Карцинома ін ситу вважається початковою стадією розвитку онкологічного захворювання різних епітеліальних тканин. Її особливістю є горизонтальне збільшення площі ураження без проростання в підлеглі тканини. Причиною даної форми раку є утворення динамічної рівноваги між швидкістю проліферації (ділення) і загибелі патологічних клітин.
Головним канцерогенним фактором, який провокує виникнення карциноми шийки матки, є онкогенні штами вірусу папіломи людини (ВПЛ). Високим раковим ризиком відрізняються 16 і 18 серотипи ВПЛ. Рідше при РШМ виявляються віруси 611313335 44 та інших серотипів. 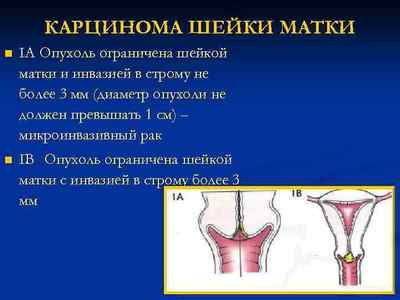
Підвищення ризику утворення карциноми in situ відбувається також при інфікуванні вірусом простого герпесу 2 типу (генітальним герпесом), цитомегаловірусом, хламідіями, ВІЛ та ін.
Факторами ризику виникнення інтраепітеліальної раку маткової шийки є:
- часта зміна сексуальних партнерів без застосування бар’єрної контрацепції;
- ранній початок статевого життя (до 18 років);
- куріння;
- вік понад 40 років;
- недолік овочів і фруктів в повсякденному раціоні;
- дефіцит вітамінів С і А;
- зниження імунітету;
- ожиріння;
- тривалий прийом комбінованих оральних контрацептивів;
- численні пологи і хірургічні аборти.
Симптоми
На нульовій стадії зовнішні ознаки ракового ураження шийки матки відсутні. Поява патологічних виділень і болів свідчить про прогресування захворювання і розвитку інвазивного РШМ. Симптомами переходу в повноцінну ракову пухлина є такі стани:
 кров’янисті виділення в міжменструальний період;
кров’янисті виділення в міжменструальний період; - контактні кровотечі (після гінекологічного огляду, статевого акту, спринцювання, фізичних навантажень);
- рясні менструації тривалістю більше тижня (менорагії);
- постклімактеричний маткові кровотечі;
- рясні прозорі або жовтуваті білі;
- сильні болі в області малого тазу і крижів.
Безсимптомний перебіг раку може тривати більше 10 років. У цей період запідозрити патологічні зміни епітелію можна тільки за допомогою цитологічного дослідження, яке проводиться при профілактичному огляді у гінеколога.
Методи діагностики
Діагностика карциноми шийки матки включає наступні дослідження:
 Гістологічне дослідження біоптату. Висічення ділянки маткової шийки (біопсія) і подальший аналіз морфології тканин є найбільш надійним способом диференціальної діагностики онкології in situ і раннього скринінгу РШМ.
Гістологічне дослідження біоптату. Висічення ділянки маткової шийки (біопсія) і подальший аналіз морфології тканин є найбільш надійним способом диференціальної діагностики онкології in situ і раннього скринінгу РШМ.  Інші дослідження. На додаток до інших досліджень пацієнтці можуть призначити загальні аналізи крові і сечі, УЗД , МРТ і рентгенографію малого таза.
Інші дослідження. На додаток до інших досліджень пацієнтці можуть призначити загальні аналізи крові і сечі, УЗД , МРТ і рентгенографію малого таза. Для своєчасної діагностики раку маткової шийки необхідно кожні 6 місяців здавати мазок на онкоцитологию. При наявності факторів ризику і віку старше 40 років бажано щорічно проходити кольпоскопію.
Лікування
Лікування раку in situ на увазі видалення ураженої ділянки епітелію з невеликою кількістю здорової тканини навколо нього. Такий підхід дозволяє зберегти репродуктивну функцію, скоротити термін реабілітації та усунути вогнище патології.
При нульовій стадії раку застосовуються такі хірургічні методи:
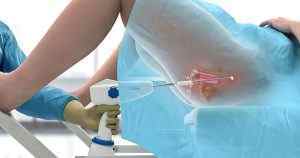 Лазерне видалення. Видалення пухлини за допомогою лазерного променя є високоефективним, щадним і безпечним методом лікування. У гінекологічній практиці лазерне видалення часто стає альтернативою петлевий електроексцизії.
Лазерне видалення. Видалення пухлини за допомогою лазерного променя є високоефективним, щадним і безпечним методом лікування. У гінекологічній практиці лазерне видалення часто стає альтернативою петлевий електроексцизії. Після 50 років пацієнтці може бути рекомендована більш радикальна операція — гістеректомія (видалення матки), яка виключить ймовірність повторного появи пухлини.
Залежно від стадії раку це можуть бути не тільки маткова шийка, а й матка, яєчники, парацервікальная клітковина, піхву і тазові лімфовузли. Хірургічне лікування в цьому випадку поєднується з цитостатической і променевою терапією.
При наявності протипоказань до оперативного втручання або на додаток до хірургічного лікування можуть бути призначені імуномодулюючі, цитостатичні, противірусні та гормональні препарати.
Ускладнення
Головним ускладненням карциноми in situ є перехід процесу на базальнумембрану шийки матки. Зниження імунітету, гормональний збій, неповне висічення патологічного ділянки і інші чинники можуть призвести до прогресування злоякісної неоплазії і погіршення прогнозу.
Діагностика і лікування, проведені на етапі раку in situ, забезпечують 95-100% -ву 5-річну виживаність пацієнток. Для терапії на 1 стадії цей показник знижується до 80-90%.
Профілактичні заходи
З метою профілактики розвитку інтраепітеліальна раку рекомендується:
 регулярно проходити гінекологічний огляд і здавати аналізи на статеві інфекції;
регулярно проходити гінекологічний огляд і здавати аналізи на статеві інфекції; - здавати цитологічний аналіз (ПАП-тест) не рідше 1 разу в 6-12 місяців;
- застосовувати бар’єрну контрацепцію при випадкових сексуальних контактах;
- НЕ підбирати оральні контрацептиви самостійно;
- своєчасно лікувати інфекційні захворювання;
- включити в раціон достатню кількість джерел вітамінів груп В, А і С, селену та інших мікроелементів;
- обмежити або виключити куріння.
Для пацієнток з груп ризику рекомендована частота проходження онкоцітологіческое аналізу і кольпоскопії становить 1 раз в 6 місяців.
Для профілактики зараження ВПЛ юним і молодим пацієнткам, які не є носіями вірусу, показана вакцинація препаратами Гардасил, Церварикс і ін.