Пристінковий гайморит — це запальна патологія верхнечелюстного синуса. Як самостійне захворювання він не розвивається, а є наслідком гострих процесів в носі, носоглотці. Буває одностороннім або двостороннім. Пусковий механізм хвороби — нелікованих риніт або гайморит, відсутність необхідної санації верхніх дихальних шляхів, в результаті чого бактеріальна слиз накопичується і застоюється в пазухах. Це створює сприятливі умови для структурних змін слизової оболонки. З’являється набряклість і порушується функціональність миготливого епітелію.
Причини і фактори, що привертають розвитку патології
 Найбільш часта причина розвитку хвороби — впровадження інфекційних агентів. Збудники, що викликають запалення гайморових пазух:
Найбільш часта причина розвитку хвороби — впровадження інфекційних агентів. Збудники, що викликають запалення гайморових пазух:
- стафілококи;
- стрептококи;
- мікоплазма;
- хламідії;
- гриби;
- гемофільна паличка.
Формування пристінкового гаймориту починається після перенесених гострих запальних процесів:
- риніт;
- синусит;
- тонзиліт;
- назофарингіт;
- аденоїдит.
До сприяючих чинників належать хронічні алергічні реакції — поліноз, затяжний нежить. Зміна стану внутрішньої стінки гайморової пазухи може розвинутися на тлі конституційних аномалій — звуження носових ходів, викривленні перегородки носа, розростання хрящової тканини, множинні поліпи в слизової.  На розвиток хвороби впливає загальний стан пацієнта і такі чинники:
На розвиток хвороби впливає загальний стан пацієнта і такі чинники:
- імунодефіцитні стани — ВІЛ, СНІД;
- гіповітаміноз;
- механічні та баротравми;
- хронічні патологічні осередки — карієс, аденоїди;
- тривале лікування хімічними препаратами — антибіотиками, імунодепресантами, гормонами;
- у малюків — при прорізуванні молочних зубів.
Патогенез і клінічна картина хвороби
Захворювання формується в осінньо-зимовий період, коли організм людини ослаблений і часто приєднуються респіраторні вірусні інфекції.
На тлі тривалого запалення з’являється пристінковий набряк слизової верхньощелепної пазухи. Війчастий шар збільшується, його рельєфність згладжується. Поступово слизова потовщується і ущільнюється, покривається густою, важко відокремлюємо мокротиння.
Характер патологічного ексудату — серозний. Рідко формується слиз з гноєм. Додаткові пазухи закупорені в повному обсязі, тому у пацієнтів ознаки хвороби менш виражені, ніж при гострому гаймориті. Найчастіше закладена одна сторона, нежить неінтенсивним. Тільки в разі ускладнень з’являється ринорея з гнійним вмістом, бактеріальна інфекція поширюється на обидва синуса. В області верхньої щелепи з’являється ниючий біль. Вона може віддавати в лобову частину голови, надбрівні дуги, віскі. Набрякає ніс, верхні і нижні повіки, щоки.
В області верхньої щелепи з’являється ниючий біль. Вона може віддавати в лобову частину голови, надбрівні дуги, віскі. Набрякає ніс, верхні і нижні повіки, щоки.
При хронічному пристеночном гаймориті іноді розвивається сухий кашель, який набуває хронічного характеру. У ранковий час він посилюється через застійних процесів.
Закупорка носа призводить до недостатності дихальної функції, почуттю тяжкості в гайморових пазухах, яке посилюється при нахилах голови. Можуть розвиватися симптоми ускладнень — запалення середнього вуха, закладеність в вушному проході, зниження слуху.
Захворювання погіршує загальний стан хворого. Це проявляється такими симптомами:
- втрата апетиту через порушення нюху;
- занепад сил, швидка стомлюваність, зниження працездатності;
- головні болі;
- емоційна нестабільність.
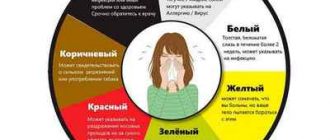
У періоди загострення піднімається температура тіла до субфебрильних значень (375В ° C), збільшується секреція слизу в носі і пазухах, посилюються головні болі. З’являється світлобоязнь, посилюється сльозотеча. Закладеність носових ходів виражена і стійка.
Методи діагностики хвороби
При зверненні пацієнта в поліклініку лікар спочатку збирає анамнез і проводить риноскопию — огляд носових ходів за допомогою спеціальних дзеркал і штучного освітлення.
Перед маніпуляцією виробляють пальпацію зовнішньої частини носа, крил, оглядають переддень. Потім приступають до інструментального обстеження. На риноскопії визначають колір і стан слизової, її цілісність, структурні зміни. Для пристінкового гаймориту характерна блідість епітелію або легка гіперемія, набряклість, витончення кровоносної сітки. Також оцінюють характер і кількість ексудату.  Сучасний метод діагностики гаймориту — ендоскопія. Під час дослідження зображення проектується на монітор, дозволяє з точністю визначити патологічні зміни епітелію, ступінь запального процесу, наявність поліпів та інших новоутворень в носі.
Сучасний метод діагностики гаймориту — ендоскопія. Під час дослідження зображення проектується на монітор, дозволяє з точністю визначити патологічні зміни епітелію, ступінь запального процесу, наявність поліпів та інших новоутворень в носі.
При гаймориті в обов’язковому порядку призначають рентгенографію. Розшифровка знімка при виявленні пристінкового гаймориту:
- зниження пневматизации верхнечелюстного синуса (наповнення повітрям);
- пристінкові затемнення гайморових пазух;
- аналіз стан лицьових кісток, орбіт очей.
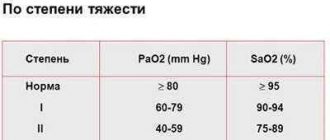
Якщо є труднощі в постановці діагнозу, пацієнтові призначають комп’ютерну томографію. Це високоінформативний метод обстеження, який дозволить в найдрібніших подробицях розглянути структурні зміни слизової пазух, виявити деформацію, ущільнення, запалення.
МРТ носа і пазух при хронічному гаймориті показано тільки в тому випадку, якщо є підозри на наявність конституційних аномалій, наявність новоутворень.
Способи лікування пристінкового запалення синусів носа
 Лікування при пристеночном гаймориті консервативне. Щоб усунути хронічний запальний процес, необхідний комплексний підхід, який включає санацію пазух, прийом протизапальних засобів, за показаннями антибіотики, фізіотерапію.
Лікування при пристеночном гаймориті консервативне. Щоб усунути хронічний запальний процес, необхідний комплексний підхід, який включає санацію пазух, прийом протизапальних засобів, за показаннями антибіотики, фізіотерапію.
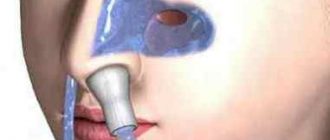
Перед тим як використовувати фармакологічні препарати місцево, ретельно промивають ніс і пазухи від скопилася мокротиння. Дезінфекцію слизової проводять за допомогою розчинів на основі морської солі — Салін, Аква Маріс, Но-Соль, Хьюмер. Можна також використовувати звичайний фізіологічний розчин — 09% В NaCl.
У період загострення при вираженому нежиті призначають судинозвужувальні назальні краплі або спреї — Нафтизин, Галазолін, Ксімелін, Називин.
Для зняття набряку і відновлення прохідності верхніх дихальних шляхів показані антигістамінні засоби — Лоратадин, Дезлоратадин, тавегіл, Цетиризин.
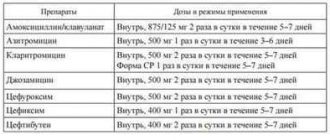
Антибіотики прописують при підтвердженої лабораторними методами діагностики інфекції в носових пазухах. Всередину для системного застосування призначають макроліди (азитроміцин) або пеніциліни (Амоксиклав, Амоксициллин). Для місцевого впливу на бактеріальну флору використовують спреї ізофра (фраміцетін), Полідекса (неоміцин).
Якщо у пацієнта є виражений біль, йому призначають протизапальні засоби — Ібупрофен, Диклофенак, Німесил, Найз.
З метою розрідження і виведення в’язкого слизу приймають гомеопатичні засоби Еуфорбіум Композитум, Синупрет.
Щоб прискорити усунення набряку та відновити функціональність епітелію пацієнтам призначають фізіотерапевтичні процедури — УВЧ, лазер, ультразвук.
Тривалість медикаментозного лікування становить 2-4 тижні, залежно від ступеня тяжкості захворювання.
Прогноз захворювання умовно сприятливий. Після лікування у пацієнтів повністю відновлюється працездатність і фізична активність. Пристінковий гайморит не представляє серйозної небезпеки для здоров’я за умови своєчасного і адекватного лікування. Ускладнення трапляються вкрай рідко.