Спинальну анестезію відносять до варіанту провідниковогознеболювання, коли ліквідація болю досягається за рахунок блокади чутливості нервових корінців спинного мозку. Це більш старий спосіб, ніж епідуральна анестезія, оскільки технічно він дещо простіше і тому був кращим у анестезіологів з середини минулого століття.
Для успішності проведення спінальної анестезії фахівець повинен досконально знати анатомію хребта і спинного мозку, що дозволяє уникнути технічних помилок і важких наслідків знеболення. Сьогодні цей метод широко використовується при найрізноманітніших операціях і вважається досить безпечним і комфортним для пацієнта, зберігає під час операції свідомість і контакт з лікарем.
Хребетний стовп укріплений дуже міцними зв’язками — надостістая, межостістой і жовтою, які доводиться долати при пункції спинномозкового каналу. Крім того, важливо враховувати природні вигини хребта, які, в залежності від положення тіла пацієнта, змінюють дію анестетика і глибину знеболювання.
У різних відділах хребетного стовпа хребці мають різну форму і розміри, зв’язки відрізняються по товщині, а відростки хребців — по положенню щодо їхніх тіл, вигини наділені специфічною конфігурацією, тому в кожному конкретному випадку анестезіолог діє індивідуально. Для полегшення доступу до каналу спинного мозку в зоні шиї і тулуба пацієнта просять максимально зігнути спину, щоб остисті відростки трохи розсунулися. 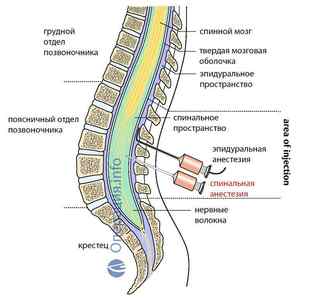
Кінцевою метою спинномозкової анестезії вважається спинний мозок і його корінці. Спинний мозок покритий зовні твердої мозкової оболонки, яка вкриває і його, і нервові корінці. Під твердою оболонкою знаходиться павутинна, а потім — м’яка, що лежить безпосередньо на поверхні спинного мозку. Між павутинною і м’якою оболонками циркулює ліквор.
В термінальної частини спинного мозку — кінський хвіст — нервові волокна розташовуються у вигляді віяла і вільно йдуть у великому обсязі ліквору, тому в плані спинального знеболювання саме ця область стає найбільш привабливою.
- Показання і перешкоди до спінальному увазі знеболювання
- Переваги та недоліки
- Підготовка до знеболення та необхідне оснащення
- Анестетики для спинального методу знеболення
- Техніка спінальної анестезії
- Вплив спинального знеболювання на організм
- Несприятливі наслідки і їх попередження
- Післяопераційний період
- Відео: спінальна і епідуральна анестезія
- Відео: патофізіологія спінальної анестезії
Показання і перешкоди до спінальному увазі знеболювання
Показання до спінальної анестезії пов’язані з необхідністю повного знеболення нижче місця введення анестетика:
- Втручання на вмісті черевної порожнини;
- Операції гінекологічного та урологічного профілю;
- Оперативне розродження шляхом кесаревого розтину;
- Втручання на промежині, ногах.
Абсолютними протипоказаннями є:
Відносними перешкодами вважаються:
- Сильне виснаження хворого;
- Субкомпенсована недостатність серця і судин, деякі види пороків клапанів і аритмій (повна АВ-блокада, стеноз мітрального клапана);
- Лікування гепарином більше 12 годин тому;
- Крововтрата і гіповолемія;
- Психоемоційна нестабільність пацієнта;
- Психічної патології, олігофренія, низький рівень інтелекту, що утрудняють адекватний контакт з оперованих;
- Ситуації, коли неможливо точно прогнозувати тривалість операції, і можливість розширення обсягу втручання;
- ВВ акушерстві — респіраторний дистрес-синдром, вади розвитку або внутрішньоутробна загибель плода.
Переваги та недоліки
Як і будь-який інший метод анальгезії, спінальна анестезія має і плюси, і недоліки. До достоїнств відносяться:
Недоліками спінальної анестезії вважаються ймовірність гіпотонії, особливо, для гіпотоніків, обмеженість допустимої дози і тривалості операції, головні післяопераційні болі. В даний час ці наслідки рідкісні, а ризик ускладнень і зовсім зведений до мінімуму.
Підготовка до знеболення та необхідне оснащення
Безпосередньо перед проведенням спінальної анестезії важлива медикаментозна підготовка, що дозволяє знизити психологічне напруження пацієнта і збільшити результативність знеболювання. З цією метою використовуються препарати групи бензодіазепінів. Медикаментозна підготовка, проте ж, не скасовує бесід з анестезіологом, який відповість на всі питання щодо знеболювання і розвіє страхи.
Перед спінальної анестезією готується стерильна укладання, що містить серветки, марлеві кульки, стерильні рукавички, пінцети, шприци та голки і т. Д. З огляду на ймовірність серйозних ускладнень, важливо передбачити способи їх ліквідації.
Голки для спінальної анестезії можуть відрізнятися конфігурацією, але вони завжди повинні бути тонкими і гострими. Стандартною вважається голка Квінке, яка завдяки гостроті добре входить в м’які тканини і зв’язки, однак має можливість відхилення від шляху введення. Отвір, що залишається нею в твердої мозкової оболонки, нагадує розкриту консервну банку, воно добре спадается і дає менший ризик послепункціонних болів. Помічено, що чим тонше голка, тим нижча ймовірність виникнення краніалгія згодом. 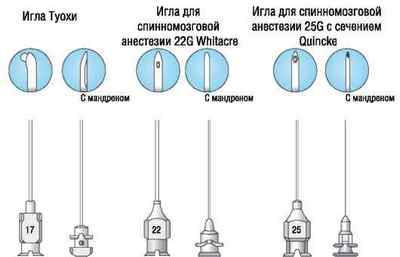
У процесі підготовки до спінальної анестезії пацієнт розмовляє з анестезіологом і отримує максимум інформації щодо знеболення, після чого дає свою письмову згоду на його проведення. Щоб уникнути ускладнень пацієнт зобов’язаний повідомити про всі препарати, що приймаються, можливої алергії і невдалому досвіді анестезії в минулому.
Специфічна підготовка полягає в:
- Попередженні аспіраційних ускладнень і порушень гемодинаміки — заборона прийому води і їжі вранці перед плановою операцією, установка шлункового зонда в екстрених випадках, введення церукала і кваматела, катетеризація периферичної вени і попереднє введення сольового розчину;
- Проведенні премедикації;
- Еластичної бинтуванні ніг, особливо — в акушерстві та гінекології, для профілактики тромбоемболічного синдрому.
Анестетики для спинального методу знеболення
При спінальної анестезії застосовують місцеві анестезуючі засоби і препарати, що допомагають підвищити результативність знеболювання (ад’юванти). Теоретично можна використовувати будь-який місцевий анестетик, однак на упаковці має бути вказівка про можливість його введення в субдуральна простір. 
Важливою характеристикою засобу для анестезії є барічность, тобто співвідношення його щільності до щільності спинномозкової рідини. За цим параметром прийнято виділяти гіпобарічние, ізо- та гіпербаричної препарати. Гипобарическая кошти мають меншу щільність і тому анестезія може поширюватися вище місця пункції — 05% лідокаїн, 025% бупівакаїн.
Изобарического анестетики розподіляються рівномірно в різні боки — 05% бупівакаїн, 2% лідокаїн за умови збігу щільності ліквору і розчину. У деяких випадках відбувається незначне збільшення щільності ліквору, що може спричинити непередбачувані ефекти, коли анестетик почне діяти як Гіпобаріческій. 
Гіпербаричної анестетики поширюються нижче зони проколу завдяки більшій щільності в порівнянні з ликвором. Вони користуються найбільшою популярністю у анестезіологів усього світу. До них відносять меркаін-хеві, 5% лідокаїн. Збільшити щільність анестетика можна, змішуючи його з декстрозой.
У країнах пострадянського простору традиційно використовують лідокаїн різної концентрації і бупівакаїн. Лідокаїн по праву вважається золотим стандартом серед місцевих знеболюючих засобів. Він дає помірний за тривалістю період анестезії, може вводитися в ізобаріческом або гіпербаричної вигляді.
Мінусом лідокаїну вважають відносно короткий дію, тривалість якого іноді неможливо передбачити. Для усунення цього недоліку застосовують ад’юванти. Крім того, високі концентрації препарату можуть надати токсичну дію на нервову тканину. Плюси лідокаїну — його доступність за ціною, швидкість настання дії.
Бупівакаїн найбільш поширений в світі. Він вигідно відрізняється від лідокаїну більшою тривалістю анестезії і не вимагає застосування високих доз. Використовується у вигляді з- і гіпербаричної розчинів.
Ад’юванти — це спеціальні добавки до спінальному обезболиванию, які застосовує весь цивілізований світ, в той час як анестезіологи наших широт стикаються з істотною проблемою — заборона на введення окремих препаратів в спинномозковий канал. Як ад’ювант використовуються морфін, фентаніл, клофелін і адреналін. Останній дозволений до введення в країнах СНД, однак він небезпечний.
Класичним ад’ювантом вважається морфін , Який забезпечує тривале знеболення, що поширюється і на післяопераційний період, що, власне, і є метою введення препарату. Тривалість післяопераційного знеболювання може становити до доби, але слід враховувати побічні ефекти, які посилюються при використанні великих обсягів препарату.
У разі спинального застосування морфін може спровокувати нудоту і блювоту, уражень пульсу, свербіж, пригнічення кори головного мозку, затримку сечі, загострення герпесвірусної інфекції. З огляду на ці ефекти, морфін повинен застосовуватися в мінімальній кількості для забезпечення потрібного дії, а за пацієнтом слід ретельно спостерігати протягом доби.
Фентаніл в якості ад’юванта вибирається найбільш часто. Він викликає швидкий ефект аналгезії тривалістю до 3 годин, а в післяопераційному періоді діє ще до 4 годин, дозволяючи прооперованого звикнути до болю в міру дозволу анестезії. Побічною дією вважається пригнічення дихання і пульсу при перевищенні дозування.
Клофелін , На відміну від перерахованих вище ад’ювантов, блокує всі види чутливості, а не тільки больову, виявляє седативну дію, але не пригнічує дихальний центр. Він використовується для подовження часу дії анестетиків, як побічних ефектів виступають гіпотонія і сухість у роті.
Адреналін вважається ад’ювантом, проте безпека і доцільність його використання при спінальної анестезії ставляться під сумнів. Препарат не запобігає гіпотонію, а в окремих випадках і сам здатний її спровокувати. Описані випадки ішемічного пошкодження дистальних відділів спинного мозку, що підштовхує анестезіологів відмовитися від використання адреналіну.
Техніка спінальної анестезії
Пунктіровать спинномозковий канал в ході спінальної анестезії слід при сидячому або лежачому на боці положенні оперованого. Спину важливо якомога сильніше зігнути, голову потрібно притиснути до грудей, а стегна — до черевній стінці. Безпосередньо перед проколом шкіра обробляється вельми ретельно розчинамиантисептиків, а потім місце пункції обмежується стерильними серветками. 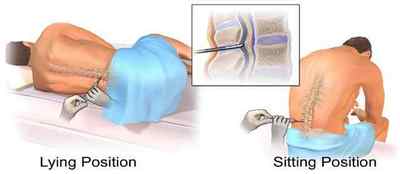
Щоб потрапити в канал спинного мозку, можна застосувати два шляхи — серединний і парамедіальний . У першому випадку голка проводиться між остистими відростками відповідно до кута між ними і хребтом. При просуванні вона зустрічає перешкоду у вигляді надостістая і межостістой зв’язок.
У людей старечого віку зв’язки можуть бути надзвичайно щільними і іноді — з вогнищами відкладення солей кальцію, тому анестезіолог віддасть перевагу інший шлях — бічний (парамедіальний), коли голка вводиться на півтора-два сантиметри назовні від середньої лінії, але шлях у м’яких тканинах лежить все одно до середньої лінії.
Етапи спінальної анестезії:
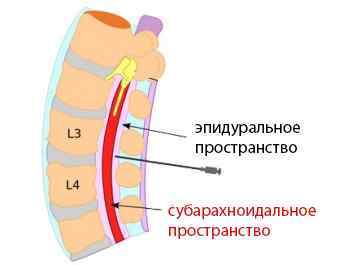
Прокол субарахноїдального простору введення анестезуючого розчину;
При проведенні спінальної аналгезії використовують тонкі голки (2526G), а більший розмір допустимо лише тоді, коли має місце окостеніння зв’язок хребта, оскільки товста голка здатна викликати в якості ускладнення витікання ліквору і зниження лікворного тиску в головному мозку. Тонкі голки вводити технічно складніше і часто доводиться використовувати спеціальні направітель.
Техніка спинномозкової пункції:
- Пацієнта укладають або саджають;
- Катетеризація вени і введення інфузійного розчину (натрію хлорид і ін.) З розрахунку до 15 мл на кілограм ваги;
- Визначення проміжків між хребцями від другого поперекового до першого крижового і вибір найбільш зручного з них;
- Місцеве знеболювання м’яких тканин, фіксація шкіри пальцями, введення голки точно посередині всередину межостістой зв’язки і вглиб до 3 см;
- При правильному напрямку ходу голки її рухають в спинномозковий канал крізь міжхребцевий проміжок, обережно і без зусиль, яке могло б викликати викривлення голки;
- При локалізації голки в субдуральному просторі, з неї витягують мандрен і перевіряють наявність ліквору, при відсутності якого анестезіолог проводить голку трохи вглиб, щоб отримати спинномозкову рідину. Припустимо незначна зміна ходу голки;
- Прокол субарахноїдального простору в області попереку і введення анестезуючого засобу.
Для забезпечення спінальної аналгезії показані:
Крім чисто спінальної, популярність завоювала і спінальної-епідуральна анестезія, яка краща при тривалих втручаннях і тоді, коли тривалість операції може виявитися більше запланованої, при цьому ефект настає при низькій дозі анестетика і досить скоро за рахунок спинального дії, а пролонгувати період анестезії дозволяє епідуральний введення препарату.
Вплив спинального знеболювання на організм
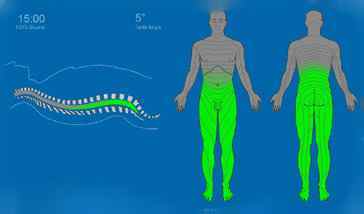
При проведенні спінальної анестезії має місце специфічне вплив анестетика на органи і системи. Так, в спинномозкових корінцях поступово наростає втрата чутливості — від вегетативних волокон і до больових і тактильних, останніми блокуються рухові нервові волокна.
Є вплив і на серцево-судинну систему, яка складається в збільшенні діаметра судин в зоні аналгезії і загальному гальмуючим дії на серце і судини. Крім цього, при знеболюванні вище п’ятого грудного позвонкаВ блокуються ті волокна, за допомогою яких мозок регулює роботу серця, а проникає в кровотік препарат зменшує чутливість бета-аденорецепторов. Значна зона знеболення при спінальної аналгезії привертає до негативних змін з боку гемодинаміки.
На роботу органів дихання спинальне знеболювання, як правило, не впливає, проте анестезія грудного відділу чревата блокадою міжреберних м’язів, а при досягненні анестетиком шийного відділу хребта порушується проходження імпульсів по діафрагмовим нервах, що може обернутися дихальною недостатністю. Небезпечним наслідком спинального знеболювання може стати сильна гіпотонія.
Травна система відчуває дію спінальної анестезії при введенні препаратів в нижньому грудному і поперековому відділах, коли надмірна тонус парасимпатика сприяє підвищенню моторики і секреторної активності. Це явище може служити причиною нудоти і блювоти.
Несприятливі наслідки і їх попередження
Якість і безпека спинального знеболювання залежать від досвідченості і кваліфікації лікаря, індивідуальної чутливості пацієнта до препаратів і будови його хребта. Для попередження небезпечних ускладнень важливо чітко дотримуватися послідовність етапів техніки знеболювання, діяти не поспішаючи і акуратно, щоб не спровокувати травму твердої оболонки мозку, судин, спинного мозку і нервових корінців. 
Одним з найнебезпечніших ускладнень спінальної аналгезії вважається колапс , можливість якого цілком можна передбачити і спробувати попередити в багатьох випадках, однак іноді він розвивається несподівано для лікаря. Причинами колапсу можуть бути:
- Травма твердої оболонки спинного мозку;
- Попадання препарату-анестетика в субарахноїдальний простір.
Колапс більш характерний для пацієнтів зі зниженим об’ємом циркулюючої крові, ослаблених і літніх. Зміна положення тіла оперованого на бік з пози на спині цілком може викликати важку гіпотонію.
У числі серйозних ускладнень — гострі розлади кровообігу, при яких потрібно якомога швидше опустити головний кінець столу кілька вниз, почати введення кровозамінників розчинів, ефедрину, норадреналіну. Часто потрібно штучна вентиляція легенів (при гіпотонії).
В післяопераційному періоді наслідком спінальної анестезії можуть бути:
Несприятливі наслідки можуть бути пов’язані з всмоктуванням препаратів для анестезії в кровотік. Воно може проявлятися по-різному: гіпотонія і брадикардія або гіпертензія з прискоренням пульсу. Можливі запаморочення, збудження, тремтіння, судомні скорочення м’язів, пригнічення стовбурових відділів мозку. У важких випадках можливий колапс і зупинка серця, дихання, судомний синдром.
У разі важкого резорбтивної дії проводяться реанімаційні заходи та інтенсивна терапія, налагоджується вентиляція легенів, вводяться гормони, барбітурати.
Післяопераційний період
У деяких випадках показано спостереження в палаті інтенсивної терапії: при нестабільності показників кровообігу, дихальних розладах. Неврологічні порушення вимагають якнайшвидшої консультації нейрохірурга або невролога.
У більшості випадків реабілітація після спінальної анестезії відбувається легко і без наслідків. Протягом найближчих кількох годин оніміння тканин проходить, і пацієнт знову починає відчувати дотики і біль. До кінця дня втручання дозволяється ходити, але при запамороченні краще попросити допомоги персоналу при необхідності встати.
Специфічних рекомендацій щодо харчування і пиття в зв’язку з знеболенням немає. Воду вживати можна через півгодини-годину після закінчення операції, а їжу в першу добу краще віддати перевагу легку і не рясну.
При будь-яких підозрілих симптомах, погане самопочуття після аналгезії, появі болю, запамороченні, підвищенні температури тіла необхідно негайно повідомити про це лікаря для виключення ускладнень і побічних ефектів ліків.
Відео: спінальна і епідуральна анестезія
Відео: патофізіологія спінальної анестезії