Для клініки ревматичних захворювань типова загальна або локальна гіпертермія в поєднанні з суглобовим синдромом. Для нормалізації стану, зниження числа ускладнень, вкрай важлива рання лікарська допомога.
Температурі при ревматоїдному артриті, що робити? Дане завдання є однією з найактуальніших в сучасній ревматології в зв’язку зі складністю вибору раціональної терапії. Залежно від патогенетичних факторів гіпертермії, підхід до ведення пацієнтів буде відрізнятися. Для побудови оптимальної лікувальної тактики необхідно звернення до фахівця (невролога, вертебролога або ортопеда).
Чи може бути температура при артрозі і артриті
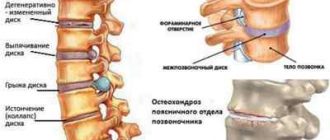
Артрит і артроз відносять до етіологічно різнорідної групи ревматичних захворювань, що протікають із загальною симптоматикою. Артроз характеризується дегенеративно-дистрофічних руйнуванням хряща , З подальшим ураженням прилеглих анатомічних утворень.  Основною причиною патології називають порушення обмінних процесів . Провокуючими факторами виступають травми, вроджені аномалії, специфічні і неспецифічні запалення, аутоімунні захворювання, зайву вагу, надмірне навантаження.
Основною причиною патології називають порушення обмінних процесів . Провокуючими факторами виступають травми, вроджені аномалії, специфічні і неспецифічні запалення, аутоімунні захворювання, зайву вагу, надмірне навантаження.
Артрит протікає з запальним ураженням елементів суглобів . Етіологію хвороби розглядають з позиції мультифакторній концепції, де основна роль відводиться спадкової схильності і інфекційних агентів. Запальний процес генерують несприятливі соціально-побутові умови, переохолодження організму, слабкий імунітет.
Клінічні прояви ревматичних станів різноманітні і нестабільні. При цьому виділяють загальні симптоматичні маркери, які об’єднують всі ланки патогенезу.
До таких відносять :
- хворобливі відчуття різної інтенсивності і тривалості;
- набряклість;
- набрякання;
- гіперемію або цианотичность шкіри над суглобом;
- обмеження рухливості.
Симптоматика ранніх форм захворювання розвивається гостро . При цьому страждає загальний стан пацієнта. На ряду з суглобовим синдромом виражені локальні зміни: головний біль, зниження апетиту, стомлюваність, слабкість, інтоксикація, лихоманка.
Виявлення гіпертермії вказує на те, що організм протистоїть запаленню . Гірше, якщо температура опускається нижче норми. Даний стан передбачає виснаження життєвого ресурсу на тлі прогресування патології, неправильну тактику лікування медикаментозними препаратами, на тлі якої виникає ризик порушення гормонального фону.
Температура при запаленні суглобів переважно субфебрильна, але може підвищуватися до критичних цифр 39-40вЃ °. Гіпертермії властиво интермиттирующее протягом : Чергування природної температури з періодами підйому у вечірній і нічний час.
Ступінь підйому температури залежить від реактивності організму, функціонального стану центру терморегуляції, пирогенной активності мікробів. Неприємні відчуття будуть посилюватися у міру прогресування суглобових змін.
Причини зміни температурного режиму тіла
Терморегуляція є важливим показником загального стану здоров’я. Відхилення температури від норми це один з найбільш ранніх симптомів патологічних змін . Розвиток лихоманки пов’язано з захисно-пристосувальної реакцією організму у відповідь на агресивну дію чинників різного генезу.  Зміна термодинамічних параметрів спостерігається при артритах інфекційно-запального характеру.
Зміна термодинамічних параметрів спостерігається при артритах інфекційно-запального характеру.
Екзогенні Пірогенні (це частіше інфекційні збудники) впливають на термочутливих нейрони гіпоталамуса, що призводить до підвищення теплопродукції в м’язовій тканині, ознобу, зменшення тепловіддачі за рахунок звуження судин шкірних покривів.
Чим інтенсивніше запальний процес, тим вище температура тіла .
Іншим патогенетичним компонентом зміни тепла в організмі на тлі ревматичних патологій називають порушення метаболізму в тканинах. Змінюється процес циркуляції крові, в результаті чого не забезпечуються життєво важливі функції: клітини не отримують в достатній кількості кисень і поживні речовини, порушується водно-електролітний обмін.
Патологічні стани запускають ряд процесів, в тому числі порушення теплового балансу і підвищення теплосодержания організму.
Артроз переважно протікає з локальної гіперемією шкіри навколо ураженого суглоба. При пальпації відчувається жар, почервоніння епідермісу, набряклість і припухлість хворого суглоба. Винятком буде ревматоїдний артрит. Для клініки захворювання типова лихоманка, біль у м’язах, біль у суглобах, загальна гіперемія, хворобливість.
Лікування
Підхід до відновлення суглобів передбачає проведення етіотропної, патогенетичної та паліативної терапії . Основу лікування в періоди загострення становлять нестероїдні протизапальні препарати (НПЗП), глюкокортикоїди, імунодепресанти в поєднанні з седативними засобами.
Для скорочення термінів ремісії курси медикаментозного лікування доповнюють масажем, ЛФК, дієтою.
НПЗЗ
Нестероїдні протизапальні препарати є важливим інструментом припинення болю і запалення , Пов’язаних з пошкодженням структур опорно-рухової системи. Застосовуються в якості симптоматичної терапії для зменшення ознак запалення (болю і лихоманки), нормалізації загального стану пацієнта.
НПЗП мають складний механізм дії, спрямований на гальмування синтезу простагландинів, придушення активності циклооксигенази-2 інгібування яких послаблює симптоми запалення і болю.
НПЗП демонструють виразне анальгетическое, протизапальну та жарознижувальну дію . Ефект зниження температури розвивається протягом 20-30 хвилин, і триває до 6-8 годин. Частина препаратів характеризується антиагрегантнимивластивостями.
З негативних моментів необхідно назвати виявлення небажаних реакцій навіть при короткому курсі. Тому, на тлі застосування НПЗП необхідний лікарський контроль над станом печінки, шлунка, дванадцятипалої кишки, серця і судин. Після досягнення ремісії рекомендовано відмовитися від НПЗП.
У неврології і вертебрології перевагу віддають препаратам нового покоління з добре переноситься і високим профілем безпеки.
До таких відносяться:
- У «НімесулідВ»;
- У «МелоксікамВ»;
- У «РофекоксібВ»;
- У « Ксефокам В »;
- У «АерталВ»;
- У « Пироксикам В »;
- У «СуліндакВ».
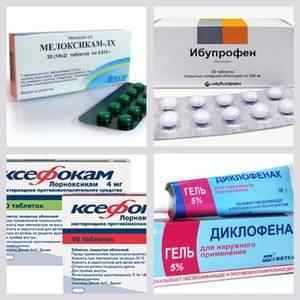 Вибір НПЗП проводять емпіричним шляхом , Орієнтуючись на ефективність лікарського препарату, можливість розвитку побічних реакцій, протипоказання, індивідуальну сприйнятливість пацієнта.
Вибір НПЗП проводять емпіричним шляхом , Орієнтуючись на ефективність лікарського препарату, можливість розвитку побічних реакцій, протипоказання, індивідуальну сприйнятливість пацієнта.
Лікування починають з мінімальних ефективних доз . Вибір способу доставки препарату, кратність і добову норму ліки доктор підбирається індивідуально з урахуванням віку, загального стану пацієнта, стадії прогресування хвороби.
Доза вважається адекватною, якщо зменшуються хворобливі відчуття, нормалізується температура тіла, зберігається обсяг і якість рухів . Упевнившись в гарній переносимості препарату, визначають тривалість лікування.
Глюкокортикостероїди
Медичні продукти не є жарознижувальними препаратами прямої дії . Вони призначені для стримування запальної реакції, компонентами якої є загальна і локальна гіпертермія. За рахунок здібностей препарату до імунодепресивноюдією прийом глюкокортикостероїдів гальмує прогресування суглобових захворювань.
Фармакологічний ефект пов’язаний зі здібностями вступати в контакт з цитоплазматичними рецепторами. Результатами взаємодії буде утворення комплексів, які індукують синтез білків, які перешкоджають вивільненню медіаторів запалення, болю, алергії.
При системному і місцевому використанні препарати даної групи стримують розвиток алергічної реакції, усувають свербіння і запалення, припиняють ексудацію, надають протишокову дію і імунодепресивний ефект.
На практиці застосовується великий арсенал лікарських засобів, які здатні впливати на сімптокомплекс артриту:
- У «ПреднізолонВ»;
- У «ТріамцінолонВ»;
- У «ПолькортолонВ»;
- У «МетіпредВ»;
- У «ДексаметазонВ»;
- У «МетілпреднізолонВ».
Відносним протипоказанням для системного використання глюкокортикостероїдів називають персональну чутливість до одного або декількох складових компонентів.
Заборонено введення лікарських препаратів при визначенні в анамнезі наступних станів :
- виразковій хворобі шлунка і дванадцятипалої кишки в стадії загострення;
- активних форм туберкульозу;
- гострої ниркової і печінкової недостатності;
- цукрового діабету;
- стенокардії;
- системного остеопорозу;
- аутоімунних станів.
На ризик розвитку і вираженість небажаних ефектів впливає частота введення, дозування і тривалість застосування . Безсистемний прийом може стати причиною розладу травлення, психічних порушень, набору ваги, гіперглікемії, м’язової слабкості, зміни артеріального тиску.
Важкі випадки протікають з судомами, коллапсами, коли без введення дози кортикостероїдів в короткі терміни може бути летальний кінець.
РА і супутні хвороби
 Підйом температури при суглобових патологіях спостерігається на ранніх стадіях, і нормалізується протягом 15-30 днів .
Підйом температури при суглобових патологіях спостерігається на ранніх стадіях, і нормалізується протягом 15-30 днів .
При адекватної і повної терапії температура стабілізується, і зберігається на природному рівні.
Стійке підвищення температури дозволяє судити про захворювання іншого генезу. Гіпертермія — спільний знаменник патологічних процесів різної локалізації, що служить причиною труднощів в діагностичному пошуку.
В основі субфебрильної температури або лихоманки, що виявляється на тлі деструктивних змін кістково-м’язової системи, можуть лежати наступні стану :
- психогенні лихоманки;
- порушення обміну речовин;
- захворювання інфекційно-запального характеру: вірусні та паразитарні інфекції, туберкульоз, абсцес легені, ендокардит;
- ГРВІ та грипоподібні захворювання;
- системні запалення сполучної тканини: регіонарний ентерит, алергічний васкуліт, хвороба Лімбана-Сакса, ревматична лихоманка;
- онкологія.
Стійке збереження гіпертермії може бути спровоковано прийомом деяких лікарських препаратів, зокрема жарознижуючих і антибактеріальних форм . Тому, для визначення причин і етіології порушення теплового балансу необхідно обширне обстеження, знання і розуміння механізмів розвитку, клініки окремих захворювань.
Висновок
Для раціонального вибору медикаментів і способів купірування симптомів артриту і артрозу, зокрема припинення болю і нормалізації температури тіла, спочатку обговорюється етіологія і патогенез захворювання.
Загальноприйнятим фармакологічним підходом для купірування запальної реакції є першочергове застосування НПЗП або кортикостероїдів.