Одним з головних рухових розладів є спастичность. Спазм гладкої мускулатури є раптові хворобливі скорочення м’язів. Може виникати у здорових людей або бути наслідком ревматичних захворювань.
При м’язовому спазмі пацієнт потребує консультації невролога або ревматолога, проведенні комплексного діагностичного обстеження. Залежно від причин виникнення патологічного стану, можуть призначатися медикаментозна терапія, масаж, лікувальна фізкультура.
- Побічні ефекти м’язовихрелаксантів
Небезпека напруги м’язів
Підвищення м’язового тонусу розглядають як мультифакторное стан. В якості причин спастичності можна вказати:
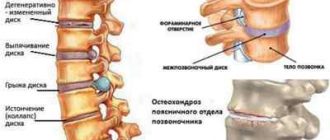
 Структурні зміни на рівні спинного мозку, що виникають внаслідок подразнення синувертебрального поворотного нерва, що іннервує мозкові оболонки, задню поздовжню зв’язку і зовнішні шари фіброзного кільця.
Структурні зміни на рівні спинного мозку, що виникають внаслідок подразнення синувертебрального поворотного нерва, що іннервує мозкові оболонки, задню поздовжню зв’язку і зовнішні шари фіброзного кільця. Спазмовані м’язи можуть здавлювати судинно-нервовий пучок, надаючи виражену дію на судини і нерви, що знаходяться між м’язовою тканиною і кістковими структурами.
В таких умовах виникають больова імпульсація, мікроциркуляторні порушення, локальна ішемія, набряк.
При тривало поточному спазмі гладкої мускулатури розвиваються рухові розлади , Які проявляються частковим або повним знерухомлених. Через вираженого болю пацієнт приймає вимушене положення, втрачає здатність до пересування і працездатність.
До небажаних наслідків мишечнотоніческого напруги відносять появу тригерних точок — ділянок підвищеної чутливості в межах локального м’язового ущільнення, що характеризуються різким болем при пальпації. Вони можуть зберігатися протягом усього життя і під дією несприятливих факторів (травм, переохолодження, фізичного перенапруження) стимулювати гострі напади болю.
Основні способи розслаблення м’язів
У терапії гострого болю, що виникає на тлі спазму гладкої мускулатури, є необхідність максимально швидко і безпечно позбавити пацієнта від хворобливих відчуттів, знизити підвищений тонус м’язів. Це досягається різними способами — фармакологічними і нефармакологічними методами.  Ключовим напрямком в симптоматичної тактиці больового спастичного синдрому є застосування міорелаксантів , Які діють як знеболюючі і м’язово-розслаблюючі засоби. Необхідно розуміти, що препарати цієї групи особливо ефективні на ранніх стадіях патологічного процесу.
Ключовим напрямком в симптоматичної тактиці больового спастичного синдрому є застосування міорелаксантів , Які діють як знеболюючі і м’язово-розслаблюючі засоби. Необхідно розуміти, що препарати цієї групи особливо ефективні на ранніх стадіях патологічного процесу.
Сучасний підхід до купірування гострого болю і зменшення напруги м’язової тканини має на увазі проведення кінезотерапії. Це активний метод лікування, при якому пацієнт повноцінно задіяний в реабілітаційному процесі.
Конкретний терапевтичний результат досягається при виконанні активних і пасивних рухів, гімнастичних вправ.
Гімнастика
Додавання до стандартної фармакологічної терапії лікувальної гімнастики призводить до більш швидкому регресу болю, м’язової напруги і поліпшення рухової активності.
Пацієнт повинен розуміти, що дозоване фізичне навантаження не є небезпечною для здоров’я, а навпаки, дозволяє підтримувати повсякденну активність, стимулює кровообіг, усуває клінічні ознаки мишечнотоніческого синдрому, покращує загальне самопочуття.
Для досягнення позитивної динаміки необхідно правильно розподілити навантаження, поставити дихання, підібрати оптимальний комплекс вправ. Важливо, щоб заняття мали систематичний характер. Рухи не повинні викликати біль і дискомфорт.
Комплекси вправ
Для кожної групи м’язів існує певний комплекс вправ, який повинен обговорюватися з неврологом або ревматологом. Як розслабити м’язи рук:
Добре допомагає зняти напругу в м’язових волокнах спини і шиї вправа В «кошечкаВ». Коліна та лікті впираються в підлогу. Спину плавно округляем, потім прогинаємо. Через 2-3 секунди повертаємося у вихідну позицію.
Друга вправа виконуємо з положення лежачи на животі, руки зчеплені в замок і відведені за спину. Намагаємося відірвати плечі і голову від підлоги, руки витягуємо назад. На кілька хвилин утримуємо цю позу, після чого повертаємося в основну позицію.
Перевертаємося на спину, коліна зігнуті і притиснуті до грудей. Голову притискаємо до колін, в позі В «уліткаВ» знаходимося 2-3 секунди. Ще одна вправа: перебуваючи у вертикальному положенні, по черзі піднімаємо і утримуємо плече.
Корисною для поперекового відділу буде наступна група вправ:
 Положення тіла горизонтальне. Витягнуті вперед руки плавно піднімаємо вгору, долоні дивляться в стелю, тильна сторона стосується статі. На рахунок п’ять опускаємо руки, тиснемо в підлогу протягом 10 секунд. Далі п’ять секунд перерви, і повторюємо дії.
Положення тіла горизонтальне. Витягнуті вперед руки плавно піднімаємо вгору, долоні дивляться в стелю, тильна сторона стосується статі. На рахунок п’ять опускаємо руки, тиснемо в підлогу протягом 10 секунд. Далі п’ять секунд перерви, і повторюємо дії. Щоб руху були легкими, не спричинили болю і дискомфорту, необхідно поєднувати фізіотерапевтичні процедури з прийомом препаратів, що розслаблюють м’язові волокна.
Масаж
Серед чинників, які полегшують больовий синдром, розглядають масаж зони, звідки виходить біль. Методи розтирання тіла сприятливо впливають на стан і функції структур кістково-м’язового апарату:
- зменшують вираженість болю;
- стимулюють кровообіг і покращують трофіку;
- активізують обмінні процеси на тканинному рівні;
- знижують напругу м’язових волокон;
- підвищують загальний тонус.
Для підвищення терапевтичного ефекту від масажу рекомендовано попередньо прогріти тіло або окремі його частини в теплій ванні з додаванням ефірних масел або фітоотваров.
Процедуру проводять з використанням різних технік масажу: з легких погладжувань переходять на розминання і розтирання, далі вібрацію і натискання.  Всі рухи відбуваються уздовж м’язових волокон, вони не повинні викликати біль і неприємні відчуття. Кількість сеансів залежить від тяжкості клінічної картини, віку і анамнезу пацієнта. Не можна переривати терапевтичний курс, як тільки відбулося поліпшення самопочуття.
Всі рухи відбуваються уздовж м’язових волокон, вони не повинні викликати біль і неприємні відчуття. Кількість сеансів залежить від тяжкості клінічної картини, віку і анамнезу пацієнта. Не можна переривати терапевтичний курс, як тільки відбулося поліпшення самопочуття.
У купировании м’язового спазму популярність набирає масаж шматочками льоду. Під дією холоду кровоносні судини звужуються, а через швидке час розширюються, за рахунок чого відтворюється розслабляючий ефект.
Штучне охолодження підвищує больовий поріг, зменшує напругу м’язової тканини, усуває набряк і ознаки запалення.
Для масажу пацієнт приймає стійке положення пацієнт частини тіла і за допомогою кубиків льоду здійснює кругові рухи в зоні ураження. Після завершення процедури необхідно прийняти теплий душ, нанести на шкірні покриви над місцем локалізації м’язового спазму крем з протизапальною, розігріваються або аналгетичну ефектом.
Міорелаксанти
Спазмовані м’язи стають джерелом болю і підсилюють больову імпульсацію в відповідні сегменти головного мозку. Тому основне завдання терапії полягає в одночасному купировании больового синдрому і розслабленні м’язової мускулатури. Препаратами вибору є міорелаксанти .
Вони надають розслабляючий ефект — знижують тонус скелетної мускулатури, мають седативну впливом, пригнічують спинальні рефлекси, усувають хворобливі відчуття.
Механізм дії пов’язаний з блокуванням никотіночувствітельних холинорецепторов, внаслідок чого припиняється передача нервових імпульсів через синапси до скелетних м’язів, м’язи перестають скорочуватися.
Препарати для розслаблення м’язів спини бувають двох типів, які діють на периферичну і центральну нервову систему. У купировании м’язового спазму, пов’язаного з дегенеративно-дистрофічними процесами, перевагу отримують кошти центрального дії.
Високу ефективність в лікуванні мишечнотоніческого синдрому показують такі ліки для розслаблення м’язів:
 обсяг рухів, відбувається дозвіл больового синдрому. Крім аналгезії має здібності транквілізаторів — зменшує вираженість або пригнічує тривогу, страх, знімає емоційну напругу. Рекомендований для усунення больового синдрому середнього та тяжкого ступеня вираженості в умовах стаціонару або амбулаторно. Добре переноситься пацієнтами. Мінус — клінічний ефект монотерапії недостатньо стійкий. Тому доцільно включення препарату в комплексну терапію із застосуванням інших фармакологічних продуктів (нестероїдних протизапальних засобів, глюкокортикоїдів, анальгетиків) і фізіо для розслаблення м’язів хребта.
обсяг рухів, відбувається дозвіл больового синдрому. Крім аналгезії має здібності транквілізаторів — зменшує вираженість або пригнічує тривогу, страх, знімає емоційну напругу. Рекомендований для усунення больового синдрому середнього та тяжкого ступеня вираженості в умовах стаціонару або амбулаторно. Добре переноситься пацієнтами. Мінус — клінічний ефект монотерапії недостатньо стійкий. Тому доцільно включення препарату в комплексну терапію із застосуванням інших фармакологічних продуктів (нестероїдних протизапальних засобів, глюкокортикоїдів, анальгетиків) і фізіо для розслаблення м’язів хребта. Запорукою успішного лікування і профілактикою можливого розвитку побічних ефектів є індивідуалізація терапії. Розробка персональних дозових схем і курсів їх застосування в разі конкретного пацієнта повинна враховувати фактори з боку хворого (вік, тяжкість стану, базові препарати) і виключати протипоказання. Тривалість терапії визначається швидкістю клінічної відповіді і не повинна перевищувати десяти днів.
Оскільки міорелаксанти впливають на нервову систему і провідність нервових імпульсів, вони не використовуються у вигляді мазевих /гелевих форм унаслідок низької ефективності. Мазі для розслаблення м’язів ніг і інших частин тіла відносяться до інших фармакологічних груп, частіше НПЗП, анальгетиків.
Залежно від активних компонентів складу і ефекту, який вони виробляють, локальні препарати для розслаблення гладкої мускулатури поділяють на кілька видів:
 жарознижувальну дію. Як приклад можна назвати В «НімесулідВ», В «НайзВ», У «ДолгітВ» , В «КетоналВ», У «Фастум Гельвій» .
жарознижувальну дію. Як приклад можна назвати В «НімесулідВ», В «НайзВ», У «ДолгітВ» , В «КетоналВ», У «Фастум Гельвій» . Крім того, препарати підвищують проникність капілярів, посилюють місцевий кровообіг, на кілька градусів підвищують температуру шкіри в межах проблемної зони. Лікарі і пацієнти позитивно відгукуються про гелі У «Діп РіліфВ» , В «МіотонВ», В «Долобене».
У період гострого болю пацієнту рекомендовані уколи, що знімають спазм м’язів: У «МідокалмВ» , В «НорфлексВ», В «ДісіпалВ». Введені внутрішньовенно лікарські речовини надають дію швидше в порівнянні з пероральними формами , Оскільки, минаючи шлунково-кишкового тракту, потрапляють безпосередньо в кровотік.
Побічні ефекти м’язовихрелаксантів
Для купірування мишечнотоніческого синдрому лікарі з обережністю і коротким курсом включають міорелаксанти в схему лікувально-реабілітаційних заходів пацієнтів, пам’ятаючи про різноманітність побічних ефектів.
У більше половини клінічних випадків небажані дії, асоційовані з прийомом препаратів, що знижують тонус скелетної мускулатури, є алергічні компоненти — запалення епідермісу, свербіж і висипання на шкірі, кропив’янка, гіпергідроз. Такі реакції, як правило, не несуть загрозу життю пацієнта, не вимагають специфічного лікування і проходять мимоволі.  До нечастим побічних ефектів відносять:
До нечастим побічних ефектів відносять:
- анорексію;
- головний біль, запаморочення;
- диспепсичні розлади: загальне нездужання, нудоту, блювоту, біль у животі, діарею,
- запор;
- падіння кров’яного тиску;
- астенічний стан;
- м’язову слабкість.
Рідше м’язові релаксанти при остеохондрозі викликають апатію, сплутаність свідомості, судоми, кровотечі з носа, тахікардію, гіперемію шкіри, тремор, парестезії, утруднене дихання, відчуття жару, мимовільне сечовипускання, зорові і слухові порушення.
Введення лікарської речовини безпосередньо в кров’яне русло пов’язане з ризиком травмування судин, повітряної /олійною емболії, формування абсцесу, інфільтрату, гематоми. При недотриманні правил асептики можуть виникнути сепсис, вірусний гепатит, СНІД.
Висновок
Купірування мишечнотоніческого синдрому вимагає комплексного підходу. На практиці доведено, що жоден з окремо застосовуються методів фармакологічного і фізіотерапевтичного лікування не може зрівнятися за своєю ефективністю з багатопрофільним підходом.
Лікувальна гімнастика, масаж, призначені разом з міорелаксантами, потенціюють один одного, що дозволяє говорити про більш коротких термінах відновлення і стійкому клінічному результаті.