Причини порушення місцевого кровообігу
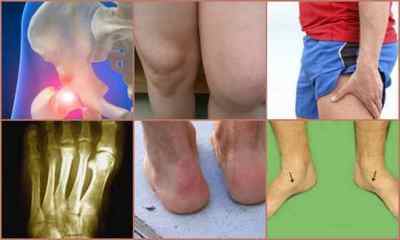
Симптоми остеохондропатии у людини
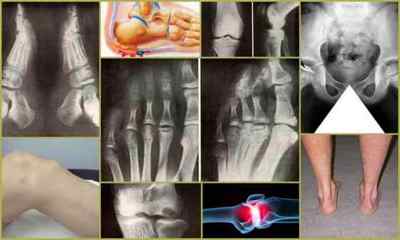
Остеохондропатия — зовнішні і рентгенівські прояви
Остеохондропатия це загальна назва кісткові хвороби асептичної (неінфекційної) етіології, що викликають некротичні процеси в області губчастої речовини епіфізів (кінцевій частині трубчастої кістки, з якої формується суглоб). Розвиток захворювання призводить до поступової деформації і руйнування суглоба, що супроводжується викривленням ураженої кістки. Хвороба здатна вразити будь-яку кістку скелета, але більш вірогідний розвиток патології кісток ніг. Стегно, коліно, гомілку і ступня, які беруть на себе основну частину навантаження при русі, більш схильні до ризику розвитку патології. Найчастіше остеохондропатия кісток зустрічається у дітей і підлітків 5-ти — 16-ти років, але іноді такий діагноз ставиться і молодим людям більш старшого віку — до 20 років.
Основні причини остеохондропатии
Згідно зі статистичними даними, остеохондропатії складають приблизно 25 — 3% від загального числа виявлених кістково-суглобових патологій. Однозначних причин розвитку остеохондропатії медичною наукою на даний момент не визначено, оскільки це захворювання кісток відрізняється великим різноманіттям форм. Але більшість фахівців сходяться на думці, що причиною недуги є порушення нормального кровопостачання різних ділянок скелетного апарату. 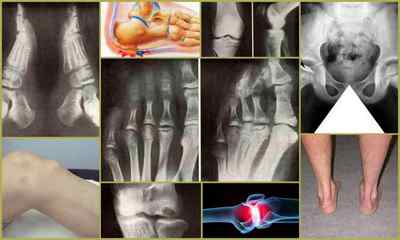
Остеохондропатия — зовнішні і рентгенівські прояви
Брак надходять з кров’ю стимуляторів регенерації викликає збій в ході відновлювальних процесів. Кісткова тканина нижніх кінцівок в місцях дефіциту поживних речовин стає крихкою, легко піддається травмуванню і деформації, в місцях найбільшого навантаження на суглоб розвиваються остеофіти — кісткові нарости. Одночасно з губчастої речовини, з якого складається головка суглоба, руйнується і навколишнє його хрящова оболонка. В результаті процес призводить до некрозу — поступового відмирання кістково-хрящових клітин.
Спровокувати місцеве порушення кровообігу, що веде до розвитку остеохондропатії, здатні такі чинники:
- Травми кінцівки. При відновленні (зрощуванні) після травмування кісткової і хрящової тканини може статися часткове защемлення кровоносної судини, що призводить до обмеження йде по ньому кровотоку;
- Гормональний дисбаланс, що виникає під час перебудови систем організму в пубертатний (підлітковий) період;
- Бурхливе зростання, що призводить до дефіциту в організмі солей фосфору, кальцію, та інших мікроелементів, необхідних для зміцнення кісток;
- Відставання розвитку системи кровопостачання від зростання скелета в підлітковому віці;
- Надмірне навантаження на кістковий апарат в дитячому та підлітковому віці — заняття спортом або хореографією;
- Гіподинамія — нерідке явище серед сучасних підлітків, захоплених комп’ютерними іграми і соцмережами, що приводить до застою кровотоку;
- Дефіцит в раціоні харчування білка, необхідного для зміцнення структури м’язів і кістково-хрящової тканини;
- Брак вітамінів;
- Зайва вага, який не тільки збільшує хронічну навантаження на суглоби, але і позбавляє їх значного обсягу крові через необхідність постачання нею жирової тканини;
- Вроджені аномалії розвитку кістково-суглобового апарату, такі як дисплазія — недорозвиненість суглоба;
- Інфекції різної етіології;
- Ендокринні патології
- Спадкова схильність. Якщо один з батьків коли-небудь страждав осеохондропатіей, ймовірність розвитку її у дитини значно підвищується.
Причини порушення місцевого кровообігу
Остеохондропатии виділені в окрему групу в МКБ-10 (десятому варіанті Міжнародної класифікації хвороб). Код отсеохондропатіі по МКБ 10 залежить від локалізації патології:
- Остеохондропатия горбистості великогомілкової кістки — М92.0;
- Остеохондропатия колінного суглоба — М92.5;
- Остеохондропатия колінної чашечки — М92.4;
- Остеохондропатия таза і остеохондропатия лонно-сідничного зчленування, а також остеохондропатия головки стегнової кістки і тазостегнового суглоба — М91.
Патології інших частин кісткового апарату нижніх кінцівок — остеохондропатия гомілковостопного суглоба, остеохондропатії стопи, що включають остеохондропатій човноподібної кістки стопи, остеохондропатій таранної кістки, остеохондропатії п’яткової кістки і 1 2 плеснових кісток стопи, — відносяться до підгрупи, названої В «Інші остеохондропатій». Вона має загальний код М93.
Будь-яка форма хвороби потребує тривалої комплексної терапії. Патологічний процес має оборотний характер, і при своєчасній діагностиці та лікуванні може настати повне одужання. Без лікування остеохондропатия призводить до серйозних наслідків — уражена кістка може зламатися просто під вагою тіла людини.
Стадії і симптоми остеохондропатии
Класифікація остехондропатиями по стадійним приз стадіях залежить від ступеня ураження. Фахівці виділяють наступні стадії остеохондропатии:
- Початкова стадія — триває кілька місяців і призводить до розвитку некрозу кістково-хрящових тканин;
- Стадія середньої тяжкості — закінчується компресійним переломом, при якому відбувається часткове руйнування і вклинювання кісток один в одного. Триває до півроку;
- Стадія фрагментації триває до трьох років. На цьому етапі починається розсмоктування ураженого хворобою ділянки кісткової тканини і її заміщення грануляційної клітинами;
- Стадія відновлення після проведення курсу терапії має індивідуальний характер і триває від декількох місяців до півтора років. Форми і структури уражених кісток на цьому етапі відновлюються повністю.
Від початкової стадії до стадії відновлення проходить 2-4 роки. Кожна з різновидів остеохондропатии нижніх кінцівок має властиві їй специфічні симптоми:
- Поразка тазостегнового суглоба, відоме також, як хвороба Легг-Кальве-Пертеса, проявляється болем в області пошкодження, що віддає в коліно, обмеженням динаміки суглоба, частковою атрофією м’язів стегна і гомілки. Хвора нога може стати коротше на півтора-два сантиметри;
- Коли недуга локалізується в зоні горбистості великогомілкової кістки, діагностується хвороба Осгуда-Шлаттера. Для неї характерні припухлість і набряклість місця ураження, болі, що посилюються при навантаженнях (підйомі сходами сходи, стоянні на колінах), слабо виражене порушення функцій колінного суглоба;
- Поразка човноподібної кістки стопи, або хвороба Келлера 1 викликає болі в стопі і кульгавість. Почервоніння і набряклість проявляються рідко;
- Остеохондропатия плеснових кісток (хвороба Келлера 2) виражається в вкороченні 2 і 3 пальців ноги, обмеженістю їх динамічних можливостей, почервонінням шкірного покриву в цій зоні;
- Хвороба Шінца (остеохондропатия п’яткової бугра) має мізерну клінічну картину, що виражається в припухлості і хворобливості зони ураження.
Подібні симптоми характерні для багатьох кістково-суглобових патологій. Для правильного лікування важлива диференціація перерахованих видів остеохондропатії від інших захворювань нижніх кінцівок. Поставити правильний діагноз досвідчений хірург-ортопед зможе після повного обстеження хворого.
Симптоми остеохондропатии у людини
Діагностика та лікування патології
Встановлення діагнозу починається з огляду пацієнта лікарем і докладного опитування його. Ортопед проводить пальпацію ураженої ділянки кінцівки, перевіряє динамічні якості суглоба. Потім хворому рекомендується пройти інструментальну діагностику, яка допоможе підтвердити або спростувати попередній висновок лікаря. У число діагностичних процедур входить:
- Рентгенологічне обстеження ураженої ділянки кінцівки;
- Ультразвукове дослідження (УЗД) кісткової тканини;
- Магнітно-резонансна томографія (МРТ) суглоба і хрящової оболонки;
- Комп’ютерна томографія (КТ).
Також проводяться загальні аналізи крові (ОАК), її біохімічного складу, спеціалізовані тести, що дозволяють виявити гормональний рівень. Виходячи з отриманих даних, призначається курс терапевтичних процедур.
Лікування остеохондропатії кісток включає, як консервативні, так і оперативні методики. Хірургічне втручання показано в рідкісних випадках, при відділенні ураженої ділянки від основної частини кістки. Найчастіше проблема вирішується за допомогою медикаментозних та фізіотерапевтичних процедур.
Фармацевтична частина курсу при сильних болях в кістки включає застосування нестероїдних протизапальних препаратів (НПЗП) у формі мазі — Диклофенак, Кетопрофен, Інлометацін. Також необхідно вживати комплекс вітамінів і мікроелементів, які сприяють активізації регенеративних процесів.
Але основний упор робиться на фізіотерапію. При ураженні головки стегнової кістки рекомендується скелетневитягування з вантажем. Якщо постраждали плеснові (човноподібна) кістки стопи, накладається спеціальний гіпсовий В «сапогВ», в подальшому необхідно носіння взуття з супінатором. Також важлива роль в лікувальному процесі відводиться масажу та лікувальної фізкультури при остоеохондропатіі плеснової кістки і інших ділянок скелета.
Для лікування патології використовується безліч засобів, застосування яких дозволяє повністю вилікуватися від остеохондропатии нижніх кінцівок. Але лікувальний процес може зайняти тривалий період, протягом якого необхідно виконувати всі рекомендації лікаря.
При дотриманні призначень ортопеда висока ймовірність одужання. Для запобігання рецидивам хвороби кісток потрібно вести здоровий спосіб життя, дотримуватися помірну фізичну активність, уникаючи перевантажень і травм, стежити за вагою тіла, проходити регулярні профілактичні огляди.