Діагностика посттравматичного остеомієліту
Симптоматика посттравматичного остеомієліту
Класифікація посттравматичного остеомієліту
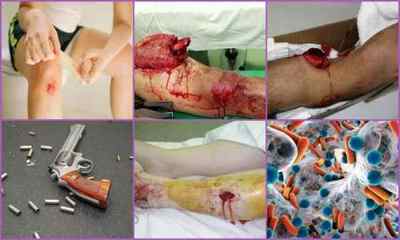
Причини розвитку посттравматичного остеомієліту
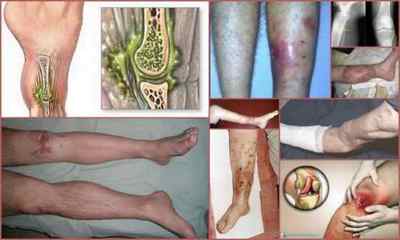
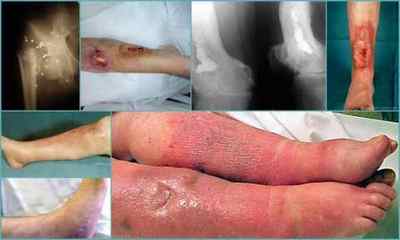
Посттравматичний остеомієліт — зовнішні прояви
Посттравматичний остеомієліт — руйнування кістки гнійного характеру, що зачіпає всі її шари — окістя, губчаста і компактне речовина, а також кістковий мозок.
Найчастіше збудником є золотистий стафілокок. Даний мікроорганізм проникає через відкриту рану при серйозних травмах, внаслідок перенесених операцій або транспортується з кров’ю при наявності вогнища хронічної інфекції.
Нерідко патологія ускладнюється свищами, між якими утворюються канали. Найчастіше остеомієліт розвивається при травмах кісток нижньої кінцівки, розташованих поверхнево. 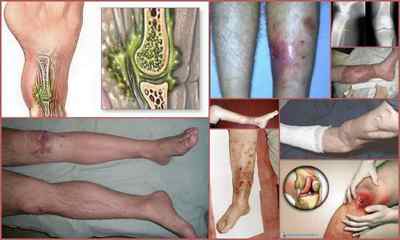
Посттравматичний остеомієліт — зовнішні прояви
Етіологія
Розвивається посттравматичний остеомієліт при попаданні в кістку і навколишні тканини гнильних бактерій, що сприяють їх відмирання, нагноєння з подальшим розвитком запалення.
Основні причини розвитку хвороби:
- Відкриті переломи кістки — найчастіша причина розвитку патології. В даному випадку діагностують травматичний остеомієліт. Мікробні агенти заносяться в рану при сильному забрудненні або при великій площі ураження. В останньому випадку збільшується зона зараження, яку складніше обробити. Часто остеомієліт розвивається через порушення обробки переломів, коли відсутня дренаж в рані;
- Також інфекція проникає при недостатній обробці операційного поля під час хірургічних втручань. Особливо небезпечно, коли в рану потрапляють стійкі до антибіотиків мікроби. Можливий розвиток остеомієліту при використанні інструментів, які зазнали корозії;
- Останньою поширеною причиною розвитку остеомієліту можуть стати важкі вогнепальні поранення. Ризик зараження кісток зростає при масивному ураженні шкіри, м’язів і суглобів. В результаті утворюються множинні ділянки відмерлих тканин, які починають розкладатися і нагноюватися. Також посттравматичний остеомієліт може розвинутися при наявності уламків кісток, що утворилися внаслідок вогнепальної рани.
Кістки можуть бути заражені при попаданні з кров’ю збудників з хронічного вогнища інфекції. В такому випадку діагностують гематогенную форму остеомієліту .
Найбільш поширені мікроби, що викликають захворювання:
- стафілокок;
- стрептокок;
- Грам-негативні бактерії;
- Неклостридіальні анаероби;
- Змішані культури збудників.
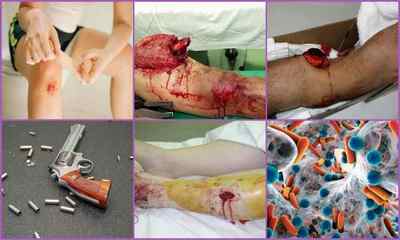
Причини розвитку посттравматичного остеомієліту
Як розвивається патологія
У переважній більшості випадків хвороба викликає золотистий стафілокок. Після травми або з інших причин збудник потрапляє на поверхні кістки і починає розмножуватися. В якості поживного середовища мікроб використовує кісткову, м’язову і сполучну тканини, а також кров.
Патологію ускладнює наявність кісткових уламків, які В «отгоражіваютВ» збудник від клітин імунітету — навколо них утворюються порожнини, які містять скупчення мікробів.
Організм не встигає знищувати стафілококи, які постійно розмножуючись, починають розростатися, викликаючи ураження нових ділянок кістки.
Секвестри — це відмерлі тканини, які відторгаються. Убиті мікроби і загиблі імунні клітини формують гній. В результаті запускається запальний процес — збільшується проникність стінки судин, рідка частина крові виходить за межі судинного русла, утворюючи набряк. Підвищується температура тіла, в області ураженої кінцівки з’являється хворобливість.
Класифікація
За МКБ 10 код посттравматичного остеомієліту відповідає шифру М 86 — В« ОстеоміелітВ », в залежності від форми і причини виникнення підрозділяється ще на 10 варіантів. Класифікація остеомієліту проводиться за різними складовими.
Залежно від причини розвитку:
- вогнепальний;
- Посттравматичний — розвивається після відкритих переломів;
- Післяопераційний — є ускладненням перенесеного хірургічного втручання;
- Шпицевий — розвивається внаслідок застосування спиць при скелетномувитягненні;
- Контактний — зараження кістки походить від оточуючих м’яких тканин.
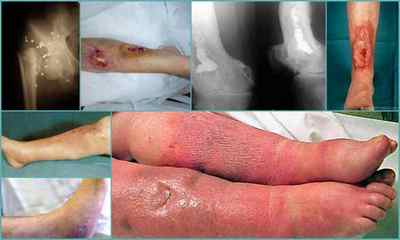
Класифікація посттравматичного остеомієліту
За стадіями розвитку:
- Подострая — проявляється загальним нездужанням і виникненням дискомфорту в ураженій зоні;
- Гостра — характеризується розпалом симптомів, протікає кілька місяців;
- Хронічна — розвивається при відсутності лікування, протікає з помірними симптомами, чергується періодами загострення і ремісії.
Клінічна картина
Появі посттравматичного остеомієліту часто сприяє перенесена травма або операція. Симптоми з’являються не відразу, кілька тижнів пацієнт не відчуває ніяких скарг, так як руйнування кістки ще не почалося.
У деяких хворих відзначався так званий період провісників, для якого було характерно загальне нездужання, відчуття слабкості і дискомфорту в ураженій зоні.
Перші ознаки посттравматичного ураження кістки:
- Відчуття слабості, розбитості, нездужання, поява м’язових болів і ознобу;
- Підвищення температури тіла до 38-39В °;
- Поява слабких ниючих болів в області поразки.
Пізніше приєднуються наступні симптоми:
- Зростає хворобливість, яка посилюється при рухах кінцівки, а також при перенесенні маси тіла на неї;
- Біль виникає навіть при дотику до ураженої області;
- З’являється набряк в області остеомієліту, що поширюється на сусідні тканини, аж до припухлості половини всієї кінцівки.
При тривалому перебігу формується хронічний посттравматичний остеомієліт, для якого характерна поява:
- Свищів в шкірі — спеціальних отворів, через які гній виділяється назовні. Ці канали не закриваються, так як осередок інфекції залишається всередині;
- У м’яких тканинах, в області ураженої кістки флегмони — розлитого ділянки гнійного запалення;
- Несправжніх суглобів — зміщення обломленних кісток відносно один одного. Спостерігається при запущеному перебігу хвороби.
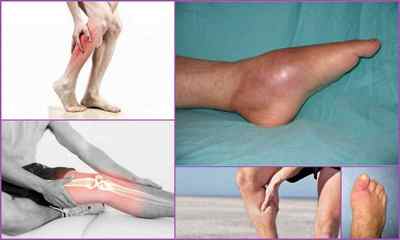
Симптоматика посттравматичного остеомієліту
Ускладнення
При відсутності лікування посттравматичний остеомієліт може призвести до таких наслідків:
- Формування сепсису — потрапляння збудника в кров і його циркуляція по організму;
- Освіта гнійного артриту;
- Крихкість кістки і мимовільні переломи;
- Розвиток контрактури — неповноцінного згинання або розгинання;
- Освіта анкилоза — повної відсутності рухливості в суглобі через його окостеніння;
- Формування абсцесів — обмежених гнійних ділянок, в тому числі і внутрішньокісткових, а також флегмон — просочених гноєм навколишніх тканин.
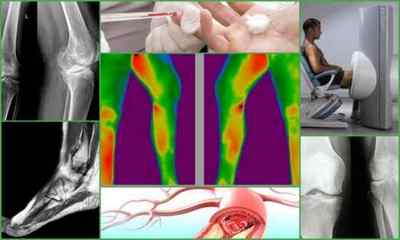
Діагностика
Діагностувати остеомієліт на початкових етапах досить важко. Це пояснюється тим, що руйнування кістки ще не відбулося і на рентгенограмі складно розгледіти ознаки даної патології.
Дуже важливу роль на початкових етапах посттравматичного захворювання кісток грає огляд лікаря — доктор виявить уражену ділянку, визначить поширення болю, а також методом пальпації (обмацування) перевірить стан окістя, довжину кінцівки та можливі ущільнення.
Якщо через 1-2 місяці після травми повторно з’явився набряк, а хворобливість посилилася — слід терміново звернутися за медичною допомогою.
Методи обстеження при посттравматичному остеомієліті:
- Загальний аналіз крові — перший, стандартний спосіб визначення запалення. Про його наявності каже підвищення швидкості осідання еритроцитів, а також лейкоцитоз із зсувом формули вліво;
- Теплобачення — засноване на інфрачервоному випромінюванні, дозволяє виявити вогнища запалення. Дуже інформативно на ранніх стадіях;
- Дослідження периферичного кровотоку — дозволяє розпізнати пошкодження судин;
- Рентгенологічне дослідження — інформативно не раніше ніж через місяць після розвитку посттравматичного остеомієліту. Дозволяє виявити секвестри — відмерлі ділянки кістки, осередки остеопорозу. Для уточнення поширеності процесу доктор може призначити комп’ютерну томографію;
- Магнітно-резонансна томографія — дозволяє побачити зміна м’яких тканин і ураження судин. Через місяць після розвитку посттравматичного остеомієліту на МРТ спостерігається: звуження судин, склероз оточуючих м’язових волокон, утворення під окістям мікропорожнин, защемлення кісткового мозку сполучною тканиною, а також ознаки набряку.
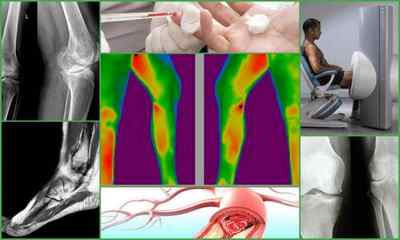
Діагностика остеомієліту
Лікування
Лікування посттравматичного остеомієліту направлено на усунення вогнища гнійного запалення, забезпечення загоєння ураженої області і підвищення опірності організму.
Консервативне лікування
На ранніх етапах остеомієліту показана антибактеріальна терапія, іммобілізація кінцівки, можливе проведення оксигенотерапії.
Підбір антибіотиків для лікування остеомієліту здійснюється після визначення виду збудника. Щоб не втрачати дорогоцінний час, відразу ж призначають антибактеріальні препарати широкого спектра дії: Ципрофлоксацин, цепорін, Цефалексин, Ванкомицин. Для поліпшення ефекту перші 2 місяці призначаються внутрішньовенні ін’єкції.
Проведення іммобілізації кінцівки здійснюється за допомогою гіпсу або скелетного витягування. Встановлюється дренаж для видалення гною. Такий підхід забезпечує нормалізацію місцевого кровотоку, зменшення болю і зниження ризику розвитку ускладнень.
Оксигенотерапія — призначається як доповнення до консервативного лікування. Суть методу полягає в приміщенні ураженої кінцівки в спеціальну барокамеру, де відбувається насичення клітин киснем для прискорення процесів загоєння.
Хірургічне лікування
Показано в важких випадках посттравматичного остеомієліту. В ході операції видаляються відмерлі ділянки кістки і гнійні освіти. Проводиться ретельна санація, уламки кісток з’єднуються стерильними спицями. Після операції показаний курс антибіотиків, а також фізіотерапевтичних процедур.
Посттравматичний остеомієліт має характерну клінічну картину, на ранніх етапах діагностується за результатами зовнішнього огляду. Через місяць інформативно проведення рентгена або МРТ. З лікуванням Нев варто затягувати, щоб не вдаватися до операції.