Лейкоплакія вульви є хронічне захворювання вульварного тканин, що характеризується потовщенням і подальшим зроговінням клітин багатошарового плоского епітелію. Візуально патологія проявляється у вигляді утворюються на поверхні слизової статевих губ білястих бляшок і супроводжується свербінням, печіння, болями в області геніталій. Лікування захворювання симптоматичне, спрямоване на зменшення сили проявів лейкоплакии, а також зміцнення імунної захисту. Хірургічне втручання рекомендовано за показаннями. 
Причини виникнення захворювання
Справжні причини розвитку захворювання медиками не встановлені. Лейкоплакію вульви прийнято вважати захисною реакцією на вплив різних факторів, що провокують неконтрольоване ділення клітин і наступне за ним розростання вульварного тканин. Патологія формується на тлі хронічної форми запалення слизової, обумовленої нейроендокринними, метаболічними і імунними порушеннями.
До провокуючих чинників відносять:
- вік — захворювання часто діагностується у жінок старше 40 років;
- папіломавірусна інфекція;
- генітальний герпес 2 серотипу;
- дисплазія шийки матки;
- ранній клімакс;
- недотримання правил інтимної гігієни;
часті травми і роздратування вульварного тканини;- нестача вітаміну А;
- гормональний збій;
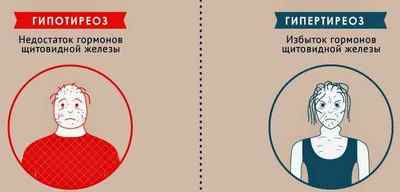
- гіпотиреоз;
- надниркових залоз;
- дисфункція яєчників, обумовлена дефіцитом естрогенів.
Причиною лейкоплакии вульви можуть виступати порушення психоемоційного стану.
Характерні ознаки
Залежно від ступеня гіперкератозу (зроговіння) тканин виділяють три форми захворювання:

Захворювання протікає безсимптомно приблизно у 2% пацієнток: жінка не спостерігає будь-яких змін у зовнішньому вигляді зовнішніх статевих органів. Патологічна симптоматика також відсутня.
Перші прояви ураження спостерігаються на поверхні клітора і малих статевих губ. Слизова покривається невеликими за розміром білими цятками. У міру прогресування зроговіння поверхню осередків стає сірувато-білої, іноді перламутровою.
Відзначається характерне потовщення сформувалися раніше бляшок, завдяки чому вони злегка підносяться над здоровими поверхнями. Збільшуючись в розмірах, вогнища ураження повільно зливаються в єдине утворення, захоплюючи більшу частину вульви.
У разі приєднання вторинної інфекції, склерозування вульварного тканин у жінки виникають такі симптоми:
- безперервний свербіж, сильне печіння — посилюються ночами, після сечовипускання, під час руху і сексуального контакту;
- парестезії — стан, що супроводжується розвитком оніміння і легких поколювань;
- набряклість і гіперемія.
Для бородавчастої форми, що супроводжується появою сильно ороговілих вогнищ, характерне утворення довго гояться тріщин, ерозій і виразок.
Діагностика
Діагностика захворювання складна. Для підтвердження лейкоплакии вульви жінці, крім збору скарг і огляду в гінекологічному кріслі, призначаються наступні дослідження:
- загальний аналіз крові;
- взяття вагінального, цервікального і уретрального мазка на чистоту мікрофлори;
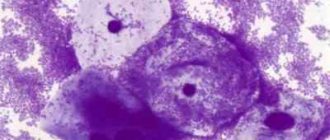
 аналіз на ВПЛ з встановлення генотипу вірусу;
аналіз на ВПЛ з встановлення генотипу вірусу; - біопсія і гістологія вульварного тканин;
- цитологія соскобов, отриманих з шийки матки, — необхідна для виявлення атипових клітин;
- проста і розширена вульвоскопія;
- кольпоскопія;
- аспірація (відкачування) маточного вмісту для подальшої гістології;
- иммунограмма.
На ранніх стадіях лейкоплакии необхідне проведення диференціальної діагностики. Схожа симптоматика спостерігається при наступних патологіях:
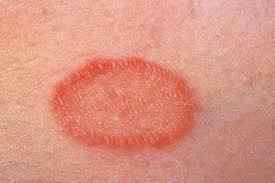 Ветіліго. Для патології характерна відсутність пігментації на деяких ділянках шкіри. Є незначний свербіж.
Ветіліго. Для патології характерна відсутність пігментації на деяких ділянках шкіри. Є незначний свербіж. При підозрі на розвиток шкірної патології жінці буде рекомендована консультація дерматолога.
Методи лікування
Терапія лейкоплакии вульви передбачає комплексний підхід і використання інновацій.
Лікарські засоби
Медикаментозна схема використовується для усунення важкої симптоматики. До прийому призначаються:
- місцеві засоби для зняття запалення;
- місцеві протівозудниє препарати;
- антигістамінні;
- ліки на гормональній основі для місцевого застосування;
- антибактеріальні препарати для місцевого застосування (рекомендовані в разі приєднання вторинної інфекції).
Для поліпшення імунного захисту і загального стану тканин вульви призначається прийом вітамінно-мінеральних комплексів.  Якщо підібрані препарати не в змозі усунути свербіж, то хворий проводяться новокаїнові блокади, радіохвильова пункція.
Якщо підібрані препарати не в змозі усунути свербіж, то хворий проводяться новокаїнові блокади, радіохвильова пункція.
У разі приєднання вторинної інфекції або вираженої симптоматики схема лікування доповнюється прийомом антибактеріальних і протизапальних засобів в таблетках або у вигляді ін’єкцій. При необхідності проводиться імунна корекція.
Дієта
Дієта — одна зі складових лікування хвороби. Необхідно переглянути раціон, харчування не повинно включати:
- алкоголь будь-якої міцності;
- жирні і гострі страв, копченостей;
- міцний чорний чай, каву.
Денне меню повинно містити продукти, багаті вітамінами і мікроелементами. Основу харчування складають свіжі овочі, фрукти, м’ясо дієтичних сортів, молочні продукти і крупи.
Народні засоби
Доповнити підібрану медикаментозну схему можна засобами народної медицини.
 Квітки звіробою і календули з’єднати в рівних частках. 3 ст.л. заварити окропом (500 мл). Настояти 15 хвилин, процідити. Використовувати для санації промежини.
Квітки звіробою і календули з’єднати в рівних частках. 3 ст.л. заварити окропом (500 мл). Настояти 15 хвилин, процідити. Використовувати для санації промежини. Лікування народними засобами має використовуватися як доповнення до основного курсу, але воно не може замінити медикаментозну терапію.
Фізіотерапія
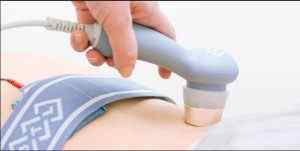 Фізіотерапія при лікуванні лейкоплакії вульварного тканин використовується не тільки в період загострення патологічної симптоматики, але і для продовження періоду ремісії.
Фізіотерапія при лікуванні лейкоплакії вульварного тканин використовується не тільки в період загострення патологічної симптоматики, але і для продовження періоду ремісії.
Сеанси фізіотерапії використовуються для таких цілей:
- усунення запальних процесів в області поразки;
- відновлення обмінних процесів;
- зміцнення імунного захисту організму;
- стабілізації психоемоційного та гормонального фону.
Хірургія
 Якщо підібрана схема консервативної терапії не дає очікуваних результатів, то жінці буде рекомендовано хірургічне втручання. Воно передбачає висічення одиничних вогнищ запалення за допомогою скальпеля, радіоножа, лазера і методом кріодеструкції.
Якщо підібрана схема консервативної терапії не дає очікуваних результатів, то жінці буде рекомендовано хірургічне втручання. Воно передбачає висічення одиничних вогнищ запалення за допомогою скальпеля, радіоножа, лазера і методом кріодеструкції.
При тяжкому перебігу патології проводиться радикальна операція — повне видалення вульви. Якщо у жінки присутні ознаки переродження (озлокачествления тканин), то додатково призначається курс хіміотерапії.
Ускладнення
Бородавчаста форма патології розглядається гінекологами як передраковий стан.
Профілактика
Профілактика захворювання проста. Жінці рекомендується регулярне відвідування гінеколога, а також лікування запалень, порушень перебігу метаболічних процесів і гормональних збоїв.
На питання про те, заразна хвороба, відповідь негативна. Але жінки мають потребу в динамічному диспансерному спостереженні онколога (при наявності ознак малігнізації) або гінеколога. Обов’язковою є цитологічний і кольпоскопический контроль в поєднанні з повторними курсами терапії.