Інтрамедуллярниє пухлини — новоутворення, що виникають в спинномозковому речовині, тобто всередині хребта, в порожнині його каналу. Ця область входить в число найскладніших в нейрохірургії.
У статті ви дізнаєтеся про симптоми, причини та способи лікування таких пухлин.
Що таке інтрамедулярна пухлина спинного мозку
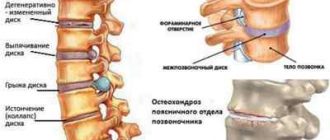
Пухлини, що знаходяться в хребетному каналі, класифікуються за гістологічною походженням і за характером росту. Але одне залишається завжди неізменнимВ — вони починають розвиток в паренхімі спинного мозку . Такий вид пухлин вважається рідкісним і становить 4-10% від усієї чисельності пухлин ЦНС.  Такі пухлини розвиваються виключно в спинному мозку , За його оболонку не виходять, але формують характерне випинання. Розростання буває інтенсивним аж до повного заповнення субдурального простору. Найчастіше такий вид пухлин локалізується в шийному відділі хребта.
Такі пухлини розвиваються виключно в спинному мозку , За його оболонку не виходять, але формують характерне випинання. Розростання буває інтенсивним аж до повного заповнення субдурального простору. Найчастіше такий вид пухлин локалізується в шийному відділі хребта.
Причини
Точні причини виникнення інтрамедулярнихпухлин назвати складно.
Швидше, можна виділити ряд факторів, що дають початок такого розвитку. До них відносяться:
- надмірне радіаційний вплив;
- інтоксикація організму шкідливими хімічними речовинами, наприклад, при постійному контакті з хімікатами і канцерогенами в силу трудової діяльності;
- тривалий куріння;
- возрастВ — ризик розвитку такого виду пухлин тільки збільшується після 45 років (проте в ряді случаевВ захворювання діагностується у дітей);
- спадкова схильність.
Класифікація
В першу чергу інтрамедулярні пухлини шийного відділу спинного мозку діляться на доброякісні та злоякісні. Перші характерні повільним розвитком або пухлина перебуває в незмінному стані.
В цьому випадку у пацієнта найвищі шанси на цілковите одужання. Злоякісна природа пухлини заявляє про себе швидкими темпами росту клітин. Гинучи, ці клітини передають своїм нащадкам злоякісний характер.
Види інтрамедулярнихпухлин:
- Астроцитома (30%) В — рідкісний вид, буває як доброякісної (25%), так і злоякісної (75%), бере свій розвиток з астроцітовВ — нейрогліальних клітин. Якщо у дорослих її локалізація, як правило, шийний відділ хребта, то у детейВ — грудної. Захворюванню найбільш схильні діти до 10 років. Така пухлина часто дає розвиток кістам, вони ростуть повільно, але їх розміри можуть бути абсолютно різними, аж до дійсно значних.
- Епендимома (63%) за своєю природою частіше доброякісна. Відноситься до Інтрадуральні екстрамедулярного утворення хребта (внутрішньому). Пухлина розвивається через неправильне поділу клітин епендимальних епітелію. Як правило, місце її локалізації — це рівень конуса кінського хвоста або шийний відділ хребта. Структуру найчастіше має однорідну, суворо обмежену, це дає хорошу можливість її оперувати з повністю успішним результатом для пацієнта. Навіть у випадку з доброякісною Епендимома після її видалення можуть виникати рецидиви (якщо якийсь фрагмент пухлини не був видалений). Ризик розвитку рецидивів становить приблизно 16%.
- Гемангіобластома (75%) В — незлокачественноеВ освіту з вкрай повільним зростанням. Являє собою масу судинних утворень. ЛокалізаціяВ — торакальна область (50%) або шийна (40%). Вражає в основному чоловіків. Як правило, найнебезпечніший возрастВ — 40-60 років. Якщо була проведена кваліфікована операція і гемангіобластома була успішно висічена, то ризик рецидивів мінімальний. Однак, в 25% випадків даної пухлини супроводжує хворобу Гіппеля-Ліндау, тоді все йде набагато гірше. У цьому випадку навіть видалення пухлини в повному обсязі не стає панацеєю від повторного її розвитку, і вона заново може виникнути в будь-якому відділі ЦНС.
- Олігодендрогліома (3%) В — рідкісна пухлина 2-3 ступеня злоякісності. Виникає як наслідок мутації олигодендроцитов, клітин, які формують миелиновую поверхню нервових волокон спинного мозку. Вік пацієнтів, як правило, 30-45 років, і частіше це чоловіки. У випадках захворювання завжди показано оперативне втручання, але через 1-2 роки після нього може настати криза. Не може бути висічена в повному обсязі через її проростання в кровоносні судини. Найчастіше така пухлина має чітко обмежений контур, зверху може бути кіста.
- Дермоїд і епідермоід частіше вражає жінок, як правило, в області конуса кінського хвоста.
- Ліпома розвивається з однаковим ступенем імовірності як у жінок, так і у чоловіків. Розташування — в основному шийно-грудний відділ. Серед індивідуальних сімптомовВ — параліч однієї або обох кінцівок. Якщо пухлина розташована в нижніх відділах хребта, то серед симптомів відзначатиметься порушення роботи сфінктерів.
Симптоми
При кожному конкретному виді пухлини клінічна картина індивідуальна. Симптоми залежать також від стадії захворювання, розміру новоутворення і його розташування, темпів розвитку.
Всі симптоми діляться за категоріями:
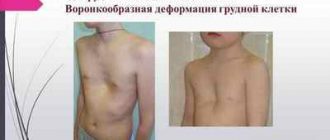
Крім цього нерідкі порушення сечовипускання, дефекації (особливо у дітей до року), зміна положення голови , оніміння потиличних м’язів, кривошия . При розташуванні пухлини в грудному відділі часто виникають сколіози. У дитини може спостерігатися затримка розвитку навичок пересування, він може зовсім відмовлятися ходити або знаходитися на ногах, сидіти.
У деяких випадках помічається зниження сприйнятливості до болю, температур. Рідко, але бувають візуальні прояви у вигляді ущільнення над хребтом.
Діагностика
Для діагностики пацієнта призначають такі дослідження:

Лікування
Поки єдиний можливий варіант радикального лікування интрамедуллярной пухлини спинного мозгаВ — це хірургічне видалення. Воно виконується, виходячи з розміру та виду пухлини, віку і стану здоров’я пацієнта.
Операція проводиться бригадою нейрохірургів на сучасному обладнанні, з використанням спеціальних інструментів, спеціально призначених для проведення операцій у важких місцях. Іноді при втручанні використовується ультразвук, він допомагає видалити залишкові фрагменти пухлини, а то і усунути її повністю.
Треба додати, що пухлина в хребетному стовпі рідко коли вдається посікти повністю, адже вона проникає в сам спинний мозок. ЦельВ операції — мінімізувати проникнення в хребетний стовп і спинальну область.
Звичайно, в разі повного видалення прогноз буде найбільш сприятливим, особливо у випадку з Епендимома. Ось при астроцитома повне висічення — велика рідкість. Це пов’язано з тим, що вона має розмиті межі, погано відрізняє навіть за допомогою мікроскопа.
 Променева терапія показана в тих випадках, коли оперативне втручання в силу об’єктивних причин неможливо. У випадках, коли пухлина дає метастази, таке лікування неминуче. Перевага променевої терапії -В купірування больового синдрому у тих пацієнтів, до пухлини яких хірург не зміг підібратися для її видалення. Іноді хіміотерапія проводиться в комплексі з променевою терапією.
Променева терапія показана в тих випадках, коли оперативне втручання в силу об’єктивних причин неможливо. У випадках, коли пухлина дає метастази, таке лікування неминуче. Перевага променевої терапії -В купірування больового синдрому у тих пацієнтів, до пухлини яких хірург не зміг підібратися для її видалення. Іноді хіміотерапія проводиться в комплексі з променевою терапією.
Наслідки
Дати точний прогноз на майбутнє не може ні один лікар. Подальше життя і працездатність пацієнта напрямуюВ залежать від ступеня захворювання, локалізації пухлини, клінічної картини, успішності і своєчасності проведеної операції і супутнього лікування. Найбільш раннє діагностування та операція в багато разів збільшують шанси пацієнта на успішне одужання.
Основне ускладнення у віддаленому періоді після радикального хірургічного лікування — це продовжений ріст і рецидив пухлини.
Висновок
Не менш важливою є правильна реабілітація. У цей час пацієнт приймає лікарські засоби, спрямовані на відновлення нормального кровопостачання в спинному мозку. Крім цього будуть потрібні масажі, лікувальна фізкультура, протипролежнева терапія, фізіотерапія.
В ході реабілітації важливо усунути біль, дефекти постави, повернути пацієнтові рухову активність, провести загальне зміцнення організму. Хворому заборонено в цей час піднімати тяжкості і набирати вагу, рекомендується уникати переохолоджень.