Вагітність завжди супроводжується певними ризиками, тому для їх виключення або коригування використовують пренатальний скринінг, який є обов’язковим дослідженням складної вагітності в сучасній медицині. В ході скринінгу досліджуються біохімічні та ультразвукові показники, які складаються з аналізу крові на гормони і УЗД для визначення розмірів всіх життєвих показників плода. При нормальному перебіг вагітності обходяться лише плановим УЗД, скринінг ж призначається при підозрі на будь-яке відхилення від норми або за бажанням вагітної жінки для 100% впевненості в правильному розвитку плода всередині неї. 
Існує група ризику жінок, які потребують обов’язкового скринінгу плоду:
- вік після 35 років (особливо, якщо це перша вагітність);
- спадкова схильність до розвитку пороків або відхилень в роботі будь-якої системи, органу;
- перенесені вірусні та інфекційні захворювання в I триместрі;
- лікування небезпечними для плоду фармацевтичними засобами;
- завмерла попередня вагітність, народження мертвої дитини, викидні.
Перший скринінг виконують в 11-14 тижнів, складається з 2-х етапів: УЗД і взяття крові. На дослідженні фахівець визначає термін вагітності, кількість плодів, їх розміри. В ході результатів визначається, чи правильно розвивається ембріон, і чи немає відхилень у показниках. Другий — 16-20 тижнів — призначається лише при відхиленнях, виявлених в ході першого дослідження. УЗД допомагає оглянути внутрішні органи плоду, їх розміри і повноцінний розвиток, досліджується головний мозок і складові його частини. Є таблиця нормативних значень, по якій видно норму розмірів бічних шлуночків мозку у плода по тижнях. 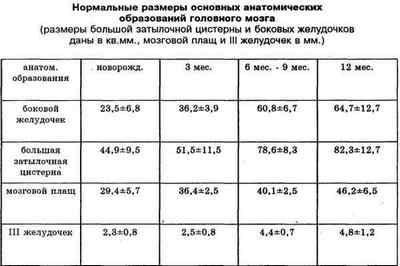
Збільшення шлуночків головного мозку означає розвиток вентрікуломегалія. У нормі у плода має бути 4 шлуночка, два з них знаходитися всередині білого мозкової речовини. Всі вони між собою з’єднуються за допомогою судин. Розмір бічних шлуночків повинен бути не більше 10 мм, їх розширення вважається початком патологічного процесу, який тягне за собою негативні наслідки для всього організму.
Причини утворення
Вентрікуломегалія може протікати ізольовано або ж існувати на тлі інших аномальних розвитків в організмі. Але найчастіше збільшення шлуночків не супроводжується у дитячого організму хромосомними патологіями. Головна причина патології — генетичні порушення у вагітної жінки, стан якої ускладнене різними негативними процесами. Серед причин можна виділити найбільш поширені:
- інфекції та віруси у жінки, які проникли всередині утроби;
- травми під час виношування;
- неможливість нормального відтоку спинномозкової рідини, що викликає водянку;
- гіпоксія плода;
- спадкова схильність, спадкова патологія;
- внутрішній крововилив;
- ураження головного мозку (деструктивне).

Збільшення розміру шлуночків може спровокувати у новонародженого такі недуги, як синдром Дауна, Едвардса або Бонневі-Ульріха. Крім цього, патологія може стати причиною порушення функціональності деяких важливих структур організму, наприклад, мозку, опорно-рухового апарату або серця. Перше УЗД не може стати підставою для постановки діагнозу. Для цього необхідно провести як мінімум два дослідження з проміжком в 3 тижні для оцінки динаміки змін. Так само необхідна консультація з фахівцем з генетики, каріотипування плода, аналіз виявлених відхилень в хромосомному будові.
Типи вентрікулімегаліі
Патологію бічних шлуночків мозку в сучасній медицині ділять на 3 типи:
- легка — у вигляді поразки, яке не потребує оперативних діях;
- середня — максимальний розмір шлуночків 15 мм, який створює складне становище відпливу рідини;
- важка — характерне збільшення розмірів мозкових шлуночків, яке є лише одним з багатьох складових, які порушують роботу мозку і всього організму.
Важливо знати, що людський організм має відмінну рису: шлуночки мозку трохи асиметричні, виявити це можна ще в період виношування плоду. У хлопчиків ці відмінності трохи більше виражені, ніж та дівчаток. Якщо ширина коливається від 10 до 15 мм, такі випадки називають В «погранічнойВ» вентрікуломегалія і це збільшує ризик порушення роботи центральної нервової системи та інших життєзабезпечуючих органів. Вона може протікати безсимптомно до певного часу, але є початком розвитку складного патологічного процесу і може спричинити за собою розвиток серцевого пороку, порушення розвитку мозку, інфекції і багато інших негативних моменти внутрішньоутробного розвитку. 
Ускладнення і негативні наслідки
Ненормальний розвиток мозкових шлуночків може спричинити за собою дуже важкі ускладнення, і навіть загибель ще не народженої дитини. Ця патологія може спровокувати передчасні пологи, інвалідність малюка, серйозні порушення функціональності систем і внутрішніх органів. Якщо поява цих порушень було викликано генетичною схильністю, можуть спостерігатися такі відхилення:
- водянка головного мозку (Гідроцефалія);
- розумова відсталість або синдром Дауна;
- фізичне недорозвинення, порушення у функціях опорно-рухового апарату;
- синдром Патау або Тернера;
- неправильне з’єднання вен, артерій, лімфовузлів.
Методи лікування
Головний принцип лікування цієї недуги — своєчасне виявлення і усунення причини, яка спровокувала це захворювання. При попаданні інфекції всередині утроби, перед лікарями стоїть завдання вбити цю інфекцію за допомогою медикаментозної терапії. Метою лікування є усунення провокуючого фактора і запобігання можливих ускладнень і наслідків, які можуть проявитися в ході хвороби й завдати непоправної шкоди аж до летального результату. Так як патологія з’являється внутрішньоутробно, фармацевтичне лікування призначається для майбутньої матері. Легкі форми хвороби можуть обійтися і без медикаментозних засобів, досить регулярного контролю динаміки розвитку і постійне спостереження у лікаря. 
Для середніх і важких форм лікування призначається негайно, включаючи такі групи препаратів:
- вітамінні комплекси і мінерали;
- антигіпоксантів для того, щоб підвищити стійкість тканин до нестачі кисню в організмі;
- сечогінні засоби для виведення зайвої рідини;
- ноотропи, які покращують кровообіг;
- діуретики;
- для запобігання неврологічних порушень використовують спеціальні засоби, які не дають калію вимиватися з організму.
У комплексі з лікарськими засобами призначається курс масажу і заняття лікувальною фізкультурою. Ці заходи призначають і для діток, які з’явилися на світ з патологією для того, щоб зміцнити м’язи. У будь-якому випадку, при своєчасно вжиті заходи є великий шанс знайти нормальну повноцінне життя маленькій дитині.
Однак є ситуації, при яких медикаментозна терапія не дає належних результатів ні в утробі матері, ні при появі на світ. Такі патології вирішуються виключно хірургічними методами. В ході операції в черепі дитини встановлюється спеціальна трубка-дренаж, яка буде сприяти відведенню від мозку надмірної кількості рідини.
Профілактичні заходи
Щоб попередити розвиток патологій, жінка в період планування повинна слідувати принципам здорового способу життя, а також приймати фолієву кислоту, проводити профілактику і своєчасне лікування різних хронічних недуг, вірусних інфекцій і т.д. Обов’язковою є медична консультація у лікаря-генетика. 
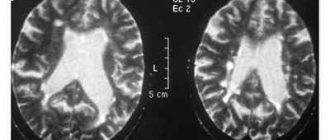
Вентрікуломегалія є дуже небезпечною недугою, який несе пряму загрозу життю і здоров’ю малюка. Саме тому не можна нехтувати обстеженнями і спостереженнями у лікаря під час виношування плоду. Вчасно виявлена проблема і своєчасне розпочате усунення цієї проблеми підвищують шанси на здорове майбутнє ваших дітей. За допомогою терапії можна усунути наслідки і ускладнення від хвороби. Ця захворювання діагностують і у дорослих людей за допомогою КТ і МРТ, але відхилення від норми може і не заважати нормальному функціонуванню мозку і ЦНС, важливо лише контролювати ці процеси і постійно стежити за розвитком недуги.