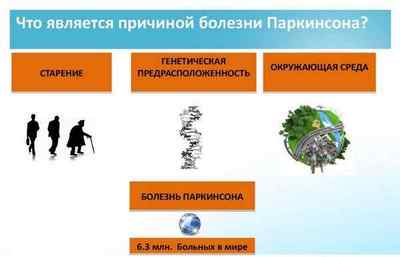
Одним з захворювань нервової системи, що ушкоджують рухову функцію при тривалого збереження розумової діяльності є хвороба Паркінсона. Хто схильний до ризику захворіти їй, як виявляється хвороба, передається вона від людини до людини і наскільки ефективно лікування? Суть патогенезу полягає в повільно прогресуючих дегенеративних змінах центральної нервової системи. Основний прояв — розлад рухової функції. Супутніми проявами можуть бути розлади вегетативної нервової системи, психіки, пізнавальної функції, а також соматичні патології. МКБ-10 визначає хвороба Паркінсона в групу неврологічних захворювань . Код для хвороби — G20. Це захворювання вважається хворобою літніх людей. Поширеність його складає близько 03%. Найчастіше спостерігається серед чоловіків. Існує також ювенільний форма захворювання — коли воно починається в молодому віці. Для цієї форми хвороби Паркінсона код МКБ 10 той же. Передаватися між людьми ця хвороба не може. 
Конкретного етіологічного фактора для Паркінсона досі немає. Розглядаються лише теорії і гіпотези, почасти пояснюють виникнення захворювання.
Що відбувається в організмі
Основний патогенетичний механізм — дегенерація і загибель нейронів спочатку чорної субстанції, а потім і інших відділів мозку. Процес є незворотнім і неухильно прогресуючим. Найбільшою деструкції піддається особлива білкова субстанція — синуклеїн альфа. Деструктивний процес розвивається внаслідок порушення внутрішньоклітинного дихання. Чи включається апоптоз — самознищення клітини. Основний прояв хвороби Паркінсона — рухові порушення. По механізму виникнення їх розділяють на чотири групи:
- тремор, або тремтливий синдром;
- ригідність м’язів;
- рухова недостатність, або гіпокінезія;
- постуральні порушення.
Зазвичай спостерігається послідовність виникнення цих симптомів. 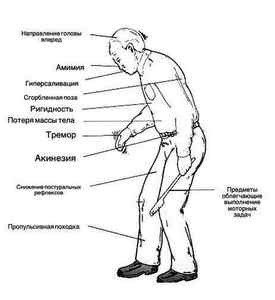
Дрожательний синдром може проявлятися у різних хворих по-різному. Часто спостерігається тремор спокою — тремтіння кінцівок при цьому з’являється поза вчинення будь-яких рухів. Постуральний тремор зустрічається рідше. Він виникає після вчинення будь-якого руху. Рідко спостерігається інтенційний тремор — тремтіння при спробі здійснення цілеспрямованого руху. Ригідність м’язів — характерний симптом хвороби Паркінсона. Він полягає в зміні м’язового тонусу і порушення їх пластичності. В результаті кінцівки стають ніби задерев’янілими. З’являється симптом не відразу — в початкових стадіях він практично не помітний. Патогномонічною для захворювання ознакою є асиметричність тонусу на різних кінцівках. Гипокинетические прояви полягають в сповільненості рухів і в малому їх кількості. Ознака цей є постійним для хвороби Паркінсона. Спочатку виявити його можна при здійсненні повсякденних рухів. Потім починає збіднюватися міміка і жестикуляція. Постуральні порушення з’являються рано, але в початкових стадіях не приносять пацієнтові незручності. Порушувати звичний ритм життя вони починають у третій-четвертій стадії. Проявляються у вигляді асиметрії рухів. Захворювання має кілька стадій розвитку — класифікація Паркінсона по Хен-Яру, створена ще в 1967 році і актуальна до сих пір.

Це міжнародний варіант класифікації, яким користуються в усіх країнах. Крім стадійності, виділяють різні темпи прогресування хвороби Паркінсона:
- повільне прогресування — між стадіями проходить більше п’яти років;
- помірне прогресування — зміна стадій відбувається кожні 3-4 роки;
- швидке прогресування — зміна стадій кожні два роки.
Що ще може проявитися?
Психічні порушення полягають у появі тривожності і депресії. Іноді виникають зорові галюцинації. У рідкісних випадках спостерігаються психози. Такі порушення частіше є побічним ефектом від препаратів, що приймаються. Внаслідок прогресування м’язової ригідності розвиваються дизартрія і слинотеча. Ригідність призводить до виникнення спастичних запорів і нетримання сечі. Починають розвиватися дрібні судоми, характерний симптом неспокійних ніг, через який людина не може заснути. Діагноз може бути встановлений тільки на підставі клінічної картини. Методу прижиттєвого дослідження нейронів і підтвердження їх деструкції на сьогоднішній день немає. Установка діагнозу відбувається в кілька етапів. З кожним ймовірність підтвердження хвороби Паркінсона збільшується.
Діагноз хвороби Паркінсона вважається негативним, якщо у пацієнта виявляються такі стани:
- кілька інсультів або черепно-мозкових травм в анамнезі; тривалий прийом нейролептиків;
- симптоматика протягом 3 років спостерігалася тільки з одного боку або була тривала ремісія;
- є симптоми ураження мозочка;
- виражені вегетативні порушення, що з’явилися одночасно з руховими;
- деменція;
- пухлина мозку.
- захворювання починається з односторонньою симптоматики;
- є тремор спокою;
- чітко виражена асиметрія симптоматики;
- позитивний і довго зберігається ефект від лікування леводопою;
- захворювання триває більше десяти років і постійно прогресує.
Діагноз ставиться імовірним або можливим. Достовірний діагноз може бути виставлений тільки після смерті пацієнта і проведення гістологічного дослідження головного мозку.
Можливість хвороби Паркінсона існує в тому випадку, якщо у пацієнта є акинезия в поєднанні з тремором або ригідністю, захворювання постійно прогресує, немає нетипових симптомів. Імовірність Паркінсона — це наявність ознак можливого захворювання в поєднанні з асиметрією симптоматики і позитивним ефектом від прийому Леводопа. Достовірний діагноз — наявність при житті симптомів ймовірного захворювання і гістологічне підтвердження деструкції нейронів.
Лікування спрямоване на досягнення наступних цілей:
- лікарський придушення симптоматики захворювання;
- немедикаментозних корекція симптомів;
- реабілітація пацієнта — фізична і соціальна;
- при неефективності консервативної терапії паркінсонізм вимагає оперативного лікування.
У зв’язку з особливостями перебігу захворювання, все лікування розділяється на дві групи — лікування ранніх і пізніх стадій.
Лікування ранніх стадій
Установка можливого або ймовірного діагнозу — це показання до невідкладного медикаментозного лікування. Лікарські засоби при хворобі Паркінсона можуть діяти в наступних напрямках:
- збільшувати вироблення дофаміну в головному мозку;
- перешкоджати розпаду дофаміну;
- збільшувати час перебування дофаміну в синапсах;
- сповільнювати дегенеративні зміни.
Повністю усунути симптоматику паркінсонізму не можна. Прийом препаратів дозволяє зменшити їх вираженість до такого рівня, який дозволяє пацієнтові вести звичайний спосіб життя. У початкових стадіях призначаються препарати Пірибедил, Амантадін, Азілект. Лікування починається з використання одних ліків — монотерапія. При необхідності застосовується комбіноване лікування. У пацієнтів старше 60 років препаратом вибору є Леводопа в комбінації з іншими засобами. При прогресуванні захворювання або при установці діагнозу вже на третій стадії потрібно призначення Леводопа. Тривалий її прийом поступово призводить до зниження її ефективності. Це проявляється в скороченні часу дії препарату. Звичний пацієнтові режим прийому призводить до виникнення паркінсонізму за деякий час до вживання чергової таблетки. У такому випадку призначається додаткова доза препарату — це призводить до зменшення інтервалів між прийомами і забезпеченням безперервного ефекту від препарату. 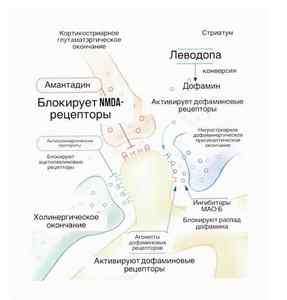
Для лікування психічних порушень призначають нейролептики, антидепресанти, транквілізатори. При деменції призначаються антихолінестеразні засоби. При дизартрії призначають Клоназепам, слинотеча усувається прийомом холінолітиків. Для лікування спастичних запорів і нейрогенного сечового міхура використовуються спазмолітики. З немедикаментозних методів застосовують фототерапію, електросон і електросудорожну терапію. Показано регулярне дотримання адекватної рухової активності. Це сприяє уповільненню прогресування хвороби. На ранніх стадіях пацієнтові дозволено займатися активними видами спорту. Вони включають в себе біг, плавання, гру в теніс.
Пізні стадії обмежують рухову активність людини. Фізичне навантаження повинна бути щоденною. На пізніх стадіях дозволяється ходьба, аквааеробіка. Показані спеціальні комплекси лікувальної фізкультури. Обов’язково призначається масаж, що дозволяє зменшити м’язову ригідність і довше зберегти точність рухів. Хірургічне лікування потрібно на пізніх стадіях, коли припиняється ефект від Леводопа. Застосовують наступні методики:
- руйнування таламических і субталамічного ядер;
- стимуляція блідої кулі.
У кінцевій стадії паркінсонізм призводить до повної фізичної і соціальної дезадаптації людини. Він не здатний виконувати елементарні дії, немає можливості обслуговувати себе. Людина навіть не може самостійно стояти, пацієнту потрібен постійний догляд. Показані консультації психолога. Хороший ефект надають групові заняття, що дозволяють передавати досвід лікувальних прийомів. Рекомендується створити сприятливе оточення для хворого, забезпечити йому комфортні умови існування. Незважаючи на адекватне і повноцінне лікування, паркінсонізм неухильно прогресує. Терапія лише уповільнює цей процес, але не припиняє його. Медицина поки не розробила ліки, що дозволяє відновити нейрони. Після досягнення термінальній стадії людина стає глибоким інвалідом. Смерть зазвичай настає від вираженого виснаження.