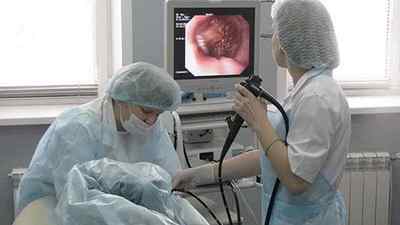
Біопсія — це прижиттєве вилучення тканин організму для морфологічного дослідження. Біопсія необхідна для діагностики.
Наш організм складається з клітин. Клітка — це найдрібніша структурна одиниця всього живого. Дослідження змін, що відбуваються на клітинному рівні — це остаточний етап діагностики. Іншими словами, без біопсії не можна поставити остаточний діагноз.
Біопсія шлунка — досить поширена процедура в даний час. Це пояснюється широким впровадженням ендоскопічної техніки, спеціально пристосованої для взяття на аналіз шматочків тканин.
Фіброгастроендоскопія за останні 50 років стала рутинним методом обстеження пацієнтів із захворюваннями шлунково-кишкового тракту. Звичайно, біопсія не проводиться при всіх захворюваннях (це було б дуже затратно і нераціонально).
Однак є ситуації, коли біопсія просто необхідна. Без її результатів лікар не може почати лікування.
Основні ситуації, при яких показана біопсія шлунка:
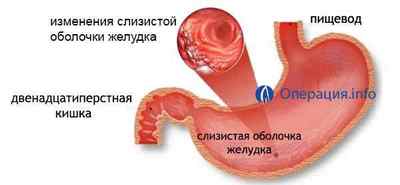
Іншими словами, будь-які атипові ділянки при езофагогастродуоденоскопіі (ФЕГДС) повинні піддатися морфологічному аналізу. Будь-які сумніви лікаря в ході ендоскопії повинні розцінюватися як свідчення до біопсії.
Существет цілий ряд передпухлинних станів. Якщо лікар і пацієнт будуть про них знати, то ризик розвитку запущених стадій раку буде мінімізований.
Біопсія проводиться з метою:
- Уточнення морфологічної будови патологічної ділянки (підтвердження доброякісності або злоякісності процесу)
- Визначення активності запалення.
- Визначення типу дисплазії епітелію.
- Визначення наявності Helicobacter pylory.
Устаткування для взяття біопсії
Основний інструмент для проведення біопсії шлунка — це фіброгастроскоп. Він являє собою жорсткий, але гнучкий зонд. На дистальному кінці його розташовані вікна світловода, об’єктив, отвір для інструментів, отвори для подачі води і повітря.
Блок управління і окуляр знаходяться на рукоятці фіброскопа.
Для взяття зразків слизової оболонки на дослідження використовуються спеціальні біопсійного щипці. Іноді на біопсію направляють повністю віддалений поліп. У цьому випадку користуються екстізіонной петлею.
В операційній повинні бути контейнери для приміщення в них взятих зразків.
Підготовка до біопсії
Біопсія шлунка проводиться під час процедури фиброгастроскопии. Якогось відмінності від звичайної ФГДС пацієнт навіть не помічає, можливо тільки процедура буде проходити на 5-10 хвилин довше. 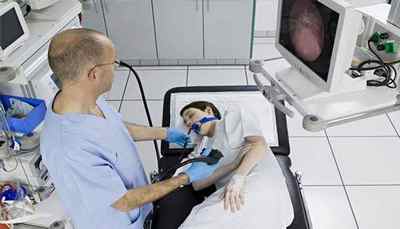
Особливою підготовки до планової ендоскопії звичайно не потрібно. Пацієнтам з особливо лабільною психікою призначається премедикація (транквілізатор + спазмолітик + атропін).
У деяких випадках ФГДС проводять під внутрішньовенним наркозом (дітям і пацієнтам з психічними захворюваннями).
За 6 годин до ЕФГДС не рекомендується приймати їжу, питво — не пізніш 2-х годин.
Іноді необхідно попереднє промивання шлунка (наприклад, при стенозах воротаря швидкість евакуації їжі зі шлунка може істотно уповільнюватися).
Протипоказання до ендоскопічних маніпуляцій на шлунку
Абсолютні протипоказання
Відносні протипоказання
- Запальні процеси в глотці.
- Гарячковий стан.
- Геморагічні діатези.
- Епілепсія.
- Психічні захворювання.
- Серцева недостатність.
- Висока артеріальна гіпертонія.
Хід процедури ФЕГДС з взяттям біопсії
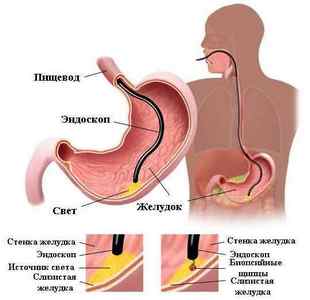
Процедура проводиться під місцевою анестезією — зів зрошують 10% -м розчином лідокаїну. Пригнічується блювотний рефлекс (найнеприємніше в цій процедурі). Після проходження глотки процедура практично безболісна.
Пацієнт лежить на спеціальному столі на лівому боці. В рот вставляється загубник, через нього вводиться зонд ендоскопа. Лікар оглядає послідовно всі відділи стравоходу, шлунка і дванадцятипалої кишки.
Для розправлення складок і отримання кращого огляду в стравохід і шлунок через фіброскоп подається повітря.
При виявленні підозрілого ділянки лікар вводить в інструментальний порт фіброскопа біопсійного щипці. Забір матеріалу виробляють методом В «викусиваніяВ» тканини щипцями.
Правила забору ділянок слизової для біопсії:
Імовірність постановки діагнозу при взятті біопсії не менше, ніж з восьми точок, підвищується до 95- 99%.
Хромогастроскопія
Це додатковий метод ендоскопічного дослідження.
Застосовується для уточнення діагнозу захворювань, важко помітних при звичайному ендоскопічному огляді. Найчастіше це стосується доброякісних і злоякісних захворювань, особливо ранніх форм, а так само визначення меж пухлинного ураження і дегенеративних змін слизової оболонки.
Метод полягає в розпиленні барвника по слизовій оболонці шлунка. В якості барвників використовуються метиленовийсиній, конго червоний, розчин Люголя.
В результаті змінені ділянки слизової виявляються більш забарвленими в порівнянні з нормальною слизовою оболонкою. З цих ділянок і беруть біопсію.
Після процедури взяття біопсії
Після процедури гастроскопії з взяттям біопсії рекомендується поголодувати близько 2-х годин. Далі обмежень практично немає, крім прийому гарячої їжі. Пацієнт може відчувати невеликий дискомфорт в області шлунка. Болей ні під час самої процедури, ні після неї, як правило, не буває.
Іноді після взяття біопсії можливе невелике кровотеча. Воно зупиняється самостійно. Сильні кровотечі бувають дуже рідко.
Як проводять дослідження біоптату
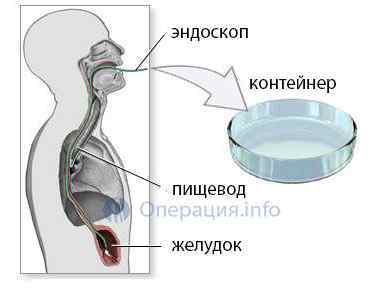
Взятий під час гастроскопії зразок тканин поміщається в контейнер з консервантом, маркується, нумерується і відправляється в гістологічну лабораторію.
Дослідження проводить лікар — патологоанатом. З зразка тканини потрібно зробити тонкі зрізи, придатні для вивчення під мікроскопом (тобто майже прозорі). Для цього матеріал потрібно ущільнити і нарізати спеціальним ріжучим пристроєм.
Для ущільнення використовується парафін (при плановому дослідженні) або ж зразок заморожується (для термінового аналізу).
Далі з застиглого щільного зразка робляться мікроскопічні зрізи. Для цього використовується мікротом.
Зрізи поміщаються на скло і піддаються фарбуванню. Готові препарати розглядаються під мікроскопом.
Патологоанатом при дослідженні біоптату в своєму висновку вказує:
- Товщину слизової оболонки.
- Характер епітелію з уточненням ступеня секреції (атрофія, гіпертрофія або нормальна секреція).
- Наявність дисплазії і метаплазії епітелію.
- Наявність запальної інфільтрації, глибина її поширення, ступінь активності запалення. Оцінюється за кількістю лімфоцитів, плазматичних клітин, еозинофілів, інфільтруючих слизову.
- Ознаки атрофії або гіперплазії.
- Наявність Helicobacter pylory і ступінь обсіменіння.
Виявлення дисплазії, метаплазії, і атипии заснований на візуальному аналізі клітин. Клітини, що належать певній тканини, мають однакову будову. Якщо ж виявляються клітини, не характерні для даної тканини, змінені, не схожі на сусідні — це і називається дисплазією, метаплазией або атипией.
Основні ознаки злоякісної атипии клітин:
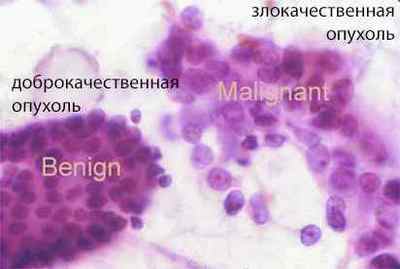
Інші розміри клітин (пухлинні клітини, як правило, набагато перевершують клітини нормальної тканини).
Існують достовірні морфологічні зміни, які відносять до передракових станів, тобто при наявності таких змін ризик розвитку раку шлунка в кілька разів вище:
- Аденоматозні поліпи. Це доброякісні новоутворення, що походять з залізистих клітин. Мають дуже борльшую ймовірність ракового переродження.
- Кишкова метаплазія слизової шлунка. Це ситуація, коли частина шлункового епітелію заміщається Ворсинчасті епітелієм кишечника.
- Хронічний атрофічний гастрит. При цьому гастриті в біоптаті слизової виявляється різке зниження кількості залоз.
- Хронічний гастрит типу В. Це хронічний антральний гастрит, асоційований з хелікобактерної інфекцією.
- Ксантоми шлунка. Це скупчення жирових клітин в слизовій шлунка.
- Хвороба Менетрие. Захворювання, при якому відбувається переразвитие слизової шлунка з розвитком в ній аденом і кіст.
Рак шлунка
Ні для кого не секрет, що взяття біопсії направлено в першу чергу на виключення злоякісного процесу. 
Рак шлунка є однією з найпоширеніших злоякісних пухлин. Рання стадія раку шлунка протікає, як правило, без будь-яких симптомів. Тому так важливо виявити пухлину і почати лікування саме на ранніх стадіях. Переоцінити значення біопсії з підозрілих ділянок тут неможливо.
За гістологічною типу розрізняють наступні форми раку шлунка :
Гістологічний тип раку дуже важливий для визначення прогнозу і тактики лікування. Так, найбільш злоякісними вважаються низькодиференційованих аденокарцинома, недиференційований і перстневидно-клітинний рак. Клітини цих пухлин погано пов’язані між собою і досить легко поширюються по лімфатичних і кровоносних судинах.
Доведено, що забрудненість слизової шлунка бактерією Helicobacter pylory підвищує ризик розвитку раку шлунка у пацієнтів з хронічними гастритами. Цей мікроб викликає атрофію епітелію і призводить до метаплазії і дисплазії.
Тому в останні роки в гістологічному укладенні потрібно вказувати наявність цієї бактерії в матеріалі, а також ступінь обсіменіння.
Додаткові сучасні дослідження

Зазвичай достатньо дослідження зразка тканин під звичайним світловим мікроскопом. Досвідчений лікар здатний швидко оцінити морфологічну картину і побачити атипию клітин. Але іноді для уточнення використовуються і інші методи:
- Електронна мікроскопія. Дослідження під електронним мікроскопом дозволяє розглянути всі органели клітин. Зображення можна фотографувати і зберігати в пам’яті комп’ютера для подальшого порівняння. Недолік електронної мікроскопії в тому, що в поле зору потрапляє лише кілька клітин.
- Імуногістохімічні методи. Метод заснований на принципі взаємодії антиген-антитіло. У деяких сумнівних випадках застосовуються спеціальні сироватки, що містять антитіла до деяких молекулам, властивим тільки певним пухлинних клітин.
Основні висновки
При виявленні в тканинах дисплазії і метаплазії необхідно особливо ретельне спостереження і повтор обстежень в певні терміни, а також лікування.
(Function (w, n) {
w[n]= w[n]||[];
w[n].push (function () {
Ya.Context.AdvManager.render ({
blockId: «R-A-203680-3»,
renderTo: