Видалення жовчного міхура вважають однією з найбільш частих операцій. Воно показано при жовчнокам’яної хвороби, гострому і хронічному холециститі, поліпах і новоутвореннях. Операція проводиться відкритим доступом, мініінвазивних та лапароскопически.
Жовчний міхур — важливий орган травлення, який служить резервуаром жовчі, необхідної для переварювання їжі. Однак нерідко він створює значні проблеми. Наявність каменів, запальний процес провокують біль, дискомфорт в підребер’ї, диспепсію. Нерідко больовий синдром так виражений, що хворі готові раз і назавжди позбутися від міхура, аби не відчувати більше мук.
Нижче спробуємо розібратися, коли потрібно видалити жовчний міхур, як підготуватися до операції, які можливі види втручання і як слід змінити своє життя після лікування.
- Коли потрібна операція?
- Види і особливості операцій з видалення жовчного міхура
- Відкрита операція
- Лапароскопічна холецистектомія
- Відео: лапароскопічна холецистектомія, хід операції
- Холецистектомія мінідоступу
- Передопераційна підготовка
- Після операції
- Відео: реабілітація після холецистектомії
- Можливі ускладнення
Коли потрібна операція?
Незалежно від виду запланованого втручання, будь то лапароскопія або порожнинне видалення жовчного міхура, показаннями до хірургічного лікування є:
- Жовчнокам’яна хвороба.
- Гостре і хронічне запалення міхура.
- Холестероз при порушеній функції желчевиведеніе.
- Поліпоз.
- Деякі функціональні розлади.
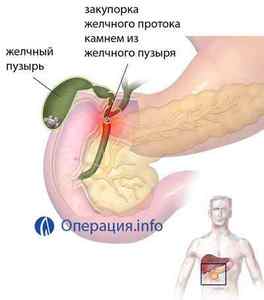
жовчнокам’яна хвороба
Жовчнокам’яна хвороба виступає зазвичай головною причиною більшості холецистектомій. Це викликано тим, що присутність каменів в жовчному міхурі нерідко викликає напади жовчної кольки, яка повторюється більш ніж у 70% хворих. Крім того, конкременти сприяють розвитку та інших небезпечних ускладнень (перфорація, перитоніт).
У деяких випадках захворювання протікає без гострих симптомів, але з вагою в підребер’ї, диспепсичними порушеннями. Цим пацієнтам також необхідна операція, яка проводиться в плановому порядку, а її основна мета — попередити ускладнення.
Жовчні камені можуть бути виявлені і в протоках (холедохолітіаз), що становить собою небезпеку через можливу обтураційнійжовтяниці, запалення протоків, панкреатиту. Операція завжди доповнюється дренированием проток.
Безсимптомний перебіг жовчнокам’яної хвороби не виключає можливість операції, яка стає необхідною при розвитку гемолітичної анемії, коли розмір каменів перевищує 25-3 см в зв’язку з можливістю пролежнів, при високому ризику ускладнень у молодих хворих. 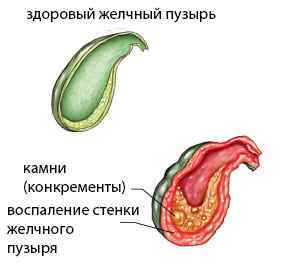
Холецистит
Холецистит — це запалення стінки жовчного міхура, що протікає гостро або хронічно, з рецидивами і поліпшеннями, що змінюють один одного. Гострий холецистит з наявністю каменів є приводом до термінової операції. Хронічний перебіг захворювання дозволяє провести її планово, можливо — лапароскопически.
Холестероз довго протікає безсимптомно і може бути виявлений випадково, а показанням до холецистектомії він стає тоді, коли викликає симптоми ураження жовчного міхура і порушення його функції (біль, жовтяниця, диспепсія). При наявності каменів, навіть безсимптомний холестероз є приводом до видалення органу. Якщо в жовчному міхурі стався кальциноз, коли в стінці відкладаються солі кальцію, то операція проводиться в обов’язковому порядку.
Наявність поліпів загрожує виникнення злоякісної пухлини, тому видалення жовчного міхура з поліпами необхідно, якщо вони перевищують 10 мм, мають тонку ніжку, поєднуються з жовчнокам’яну хворобу.
Функціональні розлади желчевиведеніе зазвичай є приводом до консервативного лікування, але за кордоном такі пацієнти все ж оперуються через больового синдрому, зниження викиду жовчі в кишечник і диспепсичних розладів.
До операції холецистектомії є і протипоказання, які можуть бути загальними та місцевими. Звичайно, при необхідності термінового хірургічного лікування з огляду на загрози життю пацієнта, деякі з них вважаються відносними, оскільки користь від лікування незрівнянно вище можливих ризиків.
До загальних протипоказань відносять термінальні стану, важку декомпенсована патологію внутрішніх органів, обмінні порушення, які можуть ускладнити проведення операції, але на них хірург В «закриє глазаі», якщо хворому потрібно зберегти життя.
Спільними протипоказаннями до лапароскопії вважають захворювання внутрішніх органів в стадії декомпенсації, перитоніт, вагітність великого терміну, патологію гемостазу.
Місцеві обмеження відносні, а можливість лапароскопічної операції визначається досвідом і кваліфікацією лікаря, наявністю відповідного обладнання, готовністю не тільки хірурга, але і хворого піти на певний ризик. До них відносять спайкової хвороби, кальцифікацію стінки жовчного міхура, гострий холецистит, якщо від початку захворювання пройшло більше трьох діб, вагітність I і III триместру, великі грижі. При неможливості продовження операції лапароскопически, лікар змушений буде перейти до порожнинних втручанню.
Види і особливості операцій з видалення жовчного міхура
Операція з видалення жовчного міхура може бути проведена як класично, відкритим способом, так і з залученням малоінвазивних методик (лапароскопически, з мінідоступу). Вибір методу визначає стан пацієнта, характер патології, розсуд лікаря і оснащення лікувального закладу. Всі втручання вимагають загального наркозу. 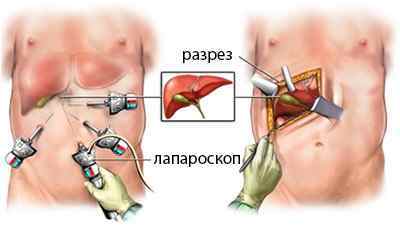
зліва: лапароскопічна холецистектомія, праворуч: відкрита операція
Відкрита операція
Порожнинне видалення жовчного міхура має на увазі серединну лапаротомію (доступ по середній лінії живота) або косі розрізи під реберної дугою. При цьому хірург має хороший доступ до жовчного міхура і проток, можливість їх оглянути, виміряти, прозондувати, досліджувати з використанням контрастних речовин.
Відкрита операція показана при гострому запаленні з перитонітом, складних ураженнях жовчовивідних шляхів. Серед недоліків холецистектомії цим способом можна вказати велику операційну травму, поганий косметичний результат, ускладнення (порушення роботи кишечника і інших внутрішніх органів).
Хід відкритої операції включає:
Лапароскопічна холецистектомія
Лапароскопічна операція визнана В «золотим стандартомВ» лікування при хронічних холециститах і жовчнокам’яній хворобі, служить методом вибору при гострих запальних процесах. Безперечною перевагою методу вважають малу операційну травму, короткий термін відновлення, незначний больовий синдром. Лапароскопія дозволяє пацієнтові покинути стаціонар вже на 2-3 день після лікування і швидко повернутися до звичного життя. 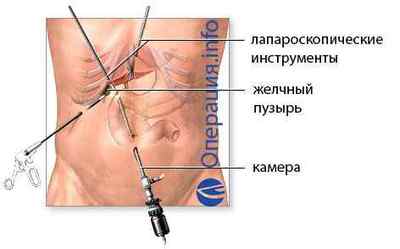
Етапи лапароскопічної операції включають:
- Проколи черевної стінки, крізь які вводять інструменти (троакари, відеокамера, маніпулятори);
- Нагнітання в живіт вуглекислоти для забезпечення огляду;
- Кліпування і відсікання протоки і артерії;
- Видалення жовчного міхура з черевної порожнини, інструментів і ушивання отворів.
Операція триває не більше години, але можливо і довше (до 2 годин) при складнощах доступу до ураженої області, анатомічні особливості і т. Д. Якщо в жовчному міхурі є камені, то їх подрібнюють перед витяганням органу на більш дрібні фрагменти. У ряді випадків по завершенню операції хірург встановлює дренаж в подпеченочное простору для забезпечення відтоку рідини, яка може утворитися внаслідок операційної травми.
Відео: лапароскопічна холецистектомія, хід операції
Холецистектомія мінідоступу
Зрозуміло, що більшість пацієнтів воліли б лапароскопічну операцію, але вона може бути протипоказана при ряді станів. У такій ситуації фахівці вдаються до мініінвазивним технікам. Холецистектомія мінідоступу є чимось середнім між порожнинної операцією і лапароскопічної.
Хід втручання включає ті ж етапи, що і інші види холецистектомії: формування доступу, перев’язку і перетин протоки і артерії з подальшим видаленням міхура, а відмінність полягає в тому, що для проведення цих маніпуляцій лікар використовує невеликий (3-7 см) розріз під правої реберної дугою. 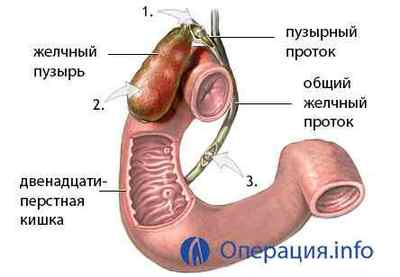
етапи видалення жовчного міхура
Мінімальний розріз, з одного боку, не супроводжується великою травмою тканин живота, з іншого — дає достатній огляд хірурга для оцінки стану органів. Особливо показана така операція хворим з сильним спайковимпроцесом, запальною інфільтрацією тканин, коли утруднено введення вуглекислого газу і, відповідно, лапароскопія неможлива.
Після малоінвазивного видалення жовчного міхура хворий проводить у лікарні 3-5 днів, тобто довше, ніж після лапароскопії, але менше, ніж в разі відкритої операції. Післяопераційний період протікає легше, ніж після порожнинних холецистектомії, і хворий раніше повертається додому до звичних справ.
Передопераційна підготовка
Для найкращого результату лікування важливо провести адекватну передопераційну підготовку і обстеження хворого. 
З цією метою проводять:
Частини пацієнтів необхідна консультація вузьких фахівців (гастроентеролога, кардіолога, ендокринолога), всім — терапевта. Для уточнення стану жовчних шляхів проводять додаткові дослідження із застосуванням ультразвукових і рентгеноконтрастних методик. Важка патологія внутрішніх органів повинна бути максимально компенсована, тиск слід привести в норму, контролювати рівень цукру крові у діабетиків.
Підготовка до операції з моменту госпіталізації включає прийом легкої їжі напередодні, повна відмова від їжі і води з 6-7 годин вечора перед операцією, а ввечері і вранці перед втручанням хворому проводять очисну клізму. Вранці слід прийняти душ і переодягнутися в чистий одяг.
При необхідності виконання термінової операції часу на обстеження і підготовку значно менше, тому лікар змушений обмежитися загальноклінічними обстеженнями, УЗД, відводячи на всі процедури не більше двох годин.
Після операції
Час перебування в лікарні залежить від виду виробленої операції. При відкритій холецистектомії шви видаляють приблизно через тиждень, а тривалість госпіталізації становить близько двох тижнів. У разі лапароскопії пацієнт виписується через 2-4 дні. Працездатність відновлюється в першому випадку протягом одного-двох місяців, у другому — до 20 днів після операції. Лікарняний лист видається на весь період госпіталізації і три дні після виписки, далі — на розсуд лікаря поліклініки. 
На наступний день після операції видаляється дренаж, якщо такий був встановлений. Ця процедура безболісна. До зняття швів їх обробляють щодня розчинами антисептиків.
Перші 4-6 годин після видалення міхура слід утриматися від прийняття їжі і води, не вставати з ліжка. Після закінчення цього часу можна спробувати встати, але обережно, оскільки після наркозу можливі запаморочення і непритомність.
З болями після операції може зіткнутися чи не кожен пацієнт, але інтенсивність буває різною при різних підходах лікування. Звичайно, очікувати безболісного загоєння великий рани після відкритої операції не доводиться, і біль в даній ситуації — природний компонент післяопераційного стану. Для її усунення призначаються анальгетики. Після лапароскопічної холецистектомії хворобливість менше і цілком терпима, а більшість пацієнтів не потребують знеболювальних засобах.  Через день після операції дозволяється встати, походити по палаті, прийняти їжу і воду. Особливе значення має режим харчування після видалення жовчного міхура. У перші кілька діб можна їсти кашу, легкі супи, кисломолочні продукти, банани, овочеві пюре, нежирне варене м’ясо. Категорично заборонені каву, міцний чай, алкоголь, кондитерські вироби, смажені і гострі продукти.
Через день після операції дозволяється встати, походити по палаті, прийняти їжу і воду. Особливе значення має режим харчування після видалення жовчного міхура. У перші кілька діб можна їсти кашу, легкі супи, кисломолочні продукти, банани, овочеві пюре, нежирне варене м’ясо. Категорично заборонені каву, міцний чай, алкоголь, кондитерські вироби, смажені і гострі продукти.
Оскільки після холецистектомії хворий позбавляється важливого органу, накопичує і своєчасно виділяє жовч, йому доведеться пристосовуватися до умов, що змінилися травлення. Дієта після видалення жовчного міхура відповідає столу №5 (печеночному). Не можна вживати смажені та жирні продукти, копченості та багато прянощі, що вимагають посиленого виділення травних секретів, заборонені консерви, маринади, яйця, алкоголь, каву, солодощі, жирні креми і вершкове масло.
Перший місяць після операції потрібно дотримуватися 5-6-разового харчування, приймаючи їжу невеликими порціями, води потрібно пити до півтора літрів в день. Дозволяється їсти білий хліб, відварене м’ясо і рибу, каші, киселі, кисломолочні продукти, тушковані або приготовані на пару овочі.
Можливе застосування жовчогінних трав за рекомендацією лікаря (шипшина, кукурудзяні рильця). Для поліпшення травлення можуть бути призначені препарати, що містять ферменти (фестал, мезим, панкреатин).
В цілому, життя після видалення жовчного міхура не має суттєвих обмежень, через 2-3 тижні після лікування можна повернутися до звичного способу життя і трудової діяльності. Дієта показана в перший місяць, далі раціон поступово розширюється. В принципі, є можна буде все, але не слід захоплюватися продуктами, що вимагають підвищеної жовчовиділення (жирні, смажені страви).
У перший місяць після операції потрібно буде дещо обмежити і фізичну активність, не піднімати більше 2-3 кг і не виконувати вправи, що вимагають напруги м’язів живота. У цей період формується рубець, з чим і пов’язані обмеження.
Відео: реабілітація після холецистектомії
Можливі ускладнення
Зазвичай холецистектомія протікає цілком благополучно, але все ж можливі деякі ускладнення, особливо, у хворих похилого віку, при наявності важкої супутньої патології, при складних формах ураження жовчовивідних шляхів.
Серед наслідків виділяють:
- Нагноєння післяопераційного шва;
- Кровотечі і абсцеси в животі (дуже рідко);
- Витікання жовчі;
- Пошкодження жовчних проток під час операції;
- Алергічні реакції;
- Тромбоемболічні ускладнення;
- Загострення інший хронічної патології.
Можливим наслідком відкритих втручань нерідко стає спайковий процес, особливо при розповсюджених формах запалення, гострому холециститі і холангіті.
Відгуки пацієнтів залежать від виду перенесеної ними операції. Найкращі враження, звичайно, залишає після себе лапароскопічна холецистектомія, коли буквально на наступний за операцією день хворий відчуває себе добре, активний і готується до виписки. Більш складний післяопераційний період і велика травма при класичній операції доставляють і більш серйозний дискомфорт, тому така операція багатьох лякає.
Холецистектомія в терміновому порядку, за життєвими показаннями проводиться безкоштовно незалежно від місця проживання, платоспроможності та громадянства пацієнтів. Бажання видалити жовчний міхур платно може зажадати деяких витрат. Вартість лапароскопічної холецистектомії коливається в середньому між 50-70 тисячами рублів, видалення міхура з міні-доступу обійдеться приблизно в 50 тисяч в приватних медичних центрах, в державних лікарнях можна В «уложітьсяВ» в 25-30 тисяч в залежності від складності втручання і необхідних обстежень.