До переливання крові (гемотрансфузії) У багато хто ставиться досить легковажно. Здавалося б, що може бути небезпечного в тому, щоб взяти відповідну по групі і іншими показниками кров здорової людини і перелити хворому? Тим часом, процедура ця не така проста, як може здатися. У наш час вона теж супроводжується рядом ускладнень і несприятливих наслідків, тому вимагає підвищеної уваги з боку лікаря.
Перші спроби перелити кров хворому були зроблені ще в XVII столітті, але вижити вдалося лише двом. Знання та розвиток медицини середніх століть не дозволяли підбирати відповідну для трасфузіі кров, що неминуче спричиняло загибель людей.
Успішними стали спроби перелити чужу кров лише з початку минулого століття завдяки відкриттю груп крові і резус-фактора, які визначають сумісність донора і реципієнта. Від практики введення цільної крові зараз практично відмовилися на користь трансфузии окремих її складових, що безпечніше і ефективніше.
Вперше інститут по переливанню крові був організований в Москві в 1926 році. Трансфузіологічну сьогодні — найважливіший підрозділ в медицині. В роботі лікарів-онкологів, онкогематології, хірургів гемотрансфузії — невід’ємний компонент лікування важко хворих.
Причиною помилок і негативних наслідків для реципієнта може стати низький рівень знань в області трансфузіології з боку лікаря, порушення техніки операції, некоректна оцінка показань і ризиків, помилкове встановлення групової та резус-приналежності, а також індивідуальної сумісності хворого і донора по ряду антигенів.
Зрозуміло, що будь-яка операція несе ризик, що не залежить від кваліфікації лікаря, форс-мажорні обставини в медицині ніхто не відміняв, але, тим не менш, персонал, який бере участь в переливанні, починаючи від моменту визначення групи крові донора і закінчуючи безпосередньо інфузією, повинен дуже відповідально підходити до кожного своєю дією, не допускаючи поверхового ставлення до роботи, поспіху і, тим більше, відсутність достатніх знань навіть, здавалося б, в самих незначних моментах трансфузіології.
Показання і протипоказання до переливання крові
Переливання крові багатьом нагадує просту інфузію подібно до того, як це відбувається при введенні фізрозчину, медикаментів. Тим часом, гемотрансфузія — це, без перебільшення, трансплантація живої тканини, яка містить безліч різнорідних клітинних елементів, що несуть чужорідні антигени, вільні білки та інші молекули. Як би добре не була підібрана кров донора, вона все одно не буде ідентичною для реципієнта, тому ризик є завжди, і першочергове завдання лікаря — переконатися, що без переливання не обійтися. 
Спеціаліст при визначенні показань до гемотрансфузії повинен бути впевнений, що інші способи лікування вичерпали свою ефективність. Коли є хоч найменший сумнів у тому, що процедура буде корисною, від неї варто відмовитися зовсім.
Цілі, переслідувані при переливанні, — це заповнення втраченої крові при кровотечі або підвищення згортання за рахунок донорських факторів і білків.
Абсолютними показаннями є:
Відносними показаннями до процедури можуть стати анемії, отруєння, гематологічні захворювання, сепсис.
Встановлення протипоказань — найважливіший етап в плануванні переливання крові, від якого залежить успіх лікування і наслідки. Перешкодами вважаються:
- Декомпенсована недостатність серця (при запаленні міокарда, ішемічної хвороби, пороках і ін.);
- Бактеріальний ендокардит;
- Артеріальна гіпертензія третьої стадії;
- інсульти;
- Тромбоемболічний синдром;
- Набряк легенів;
- Гострий гломерулонефрит;
- Виражена печінкова і ниркова недостатність;
- алергії;
- Генералізований амілоїдоз;
- Бронхіальна астма.
Лікар, який планує гемотрансфузії, повинен з’ясувати у пацієнта докладні відомості про алергію, призначалися чи раніше переливання крові або її компонентів, яким було самопочуття після них. Відповідно до цими обставинами виділяють групу реципієнтів з підвищеним У трансфузіологічні ризиком . Серед них:
При несприятливі наслідки від попередніх переливань, обтяженому акушерському анамнезі можна думати про сенсибілізації до резус-фактору, коли у потенційного реципієнта циркулюють антитіла, атакуючі В «резусниеВ» білки, що може спричинити масивний гемоліз (руйнування еритроцитів).
При виявленні абсолютних показань, коли введення крові рівнозначно збереженню життя, деякими протипоказаннями доводиться жертвувати. При цьому правильніше застосовувати окремі складові крові (наприклад, відмиті еритроцити), а також необхідно забезпечити заходи по профілактиці ускладнень.
При схильності до алергії проводять десенсибілізуючу терапію перед гемотрансфузией (хлорид кальцію, антигістамінні препарати — піпольфен супрастин, кортикостероїдні гормони). Ризик відповідної алергічної реакції на чужу кров менше, якщо її кількість буде мінімально можливим, в складі будуть тільки відсутні хворому компоненти, а об’єм рідини восполнится за рахунок кровозамінників. Перед запланованими операціями може бути рекомендована заготівля власної крові.
Підготовка до переливання крові та техніка процедури
Переливання крові — це операція, хоч і не типова в поданні обивателя, адже вона не передбачає розрізів і наркозу. Процедура проводиться тільки в стаціонарі, адже там є можливість надання невідкладної допомоги та реанімаційних заходів при розвитку ускладнень. 
За пару днів до гемотрансфузії проводиться загальний аналіз крові, а перед нею пацієнту слід очистити кишечник і сечовий міхур. Процедура зазвичай призначається з ранку до їди або після того не рясного сніданку. Сама операція не становить великої технічної складності. Для її проведення пунктируют підшкірні вени рук, для довгих трансфузий використовують великі вени (яремну, підключичну), в екстрених ситуаціях — артерії, куди також вводять інші рідини, що заповнюють об’єм вмісту в судинному руслі. Всі підготовчі заходи, починаючи від встановлення групи крові, придатності переливається рідини, розрахунку її кількості, складу — один з найбільш відповідальних етапів переливання.
За характером переслідуваної мети виділяють:
- Внутрішньовенне (внутрішньоартеріальне, внутрішньокісткового) введення трансфузійних середовищ;
- Обмінне переливання — при інтоксикаціях, руйнуванні червоних клітин крові (гемоліз), гострої ниркової недостатності проводять заміщення частини крові потерпілого на донорську;
- Аутогемотрансфузії — вливання власної крові, вилученої при кровотечах, з порожнин, а після — очищеної і законсервованої. Доцільно при рідкої групи, складнощі з підбором донора, трансфузіологічних ускладненнях раніше.
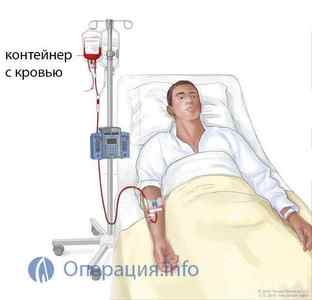
процедура переливання крові
Для гемотрансфузій використовуються одноразові пластикові системи зі спеціальними фільтрами, які перешкоджають проникненню згортків крові в судини реципієнта. Якщо кров зберігалася в полімерному мішку, то з нього і будуть її вливати за допомогою одноразової крапельниці.
Вміст ємності акуратно перемішують, на відводять трубку накладають затискач і відрізають, попередньо обробивши розчином антисептика. Потім з’єднують трубку мішка з крапельної системою, фіксують вертикально ємність з кров’ю і наповнюють систему, стежачи за тим, щоб в ній не утворилося бульбашок повітря. Коли кров з’явиться на кінчику голки, її візьмуть для контрольного визначення групи і сумісності.
Після проколу вени або з’єднання венозного катетера з кінцем крапельної системи починається власне переливання, яке вимагає ретельного спостереження за пацієнтом. Спочатку вводять приблизно 20 мл препарату, потім на кілька хвилин процедуру припиняють, щоб виключити індивідуальну реакцію на інформацію, що вводиться суміш.
Тривожними симптомами, що вказують на непереносимість крові донора і реципієнта антигенним складом, будуть задишка, тахікардія, почервоніння шкіри обличчя, зниження артеріального тиску. При їх появі гемотрансфузию відразу ж припиняють і роблять пацієнту необхідну лікувальну допомогу.
Якщо подібних симптомів не виникло, то пробу повторюють ще два рази, щоб переконатися у відсутності несумісності. У разі хорошого самопочуття реципієнта переливання можна вважати безпечним.
Швидкість гемотрансфузії залежить від показань. Допускається як крапельне введення зі швидкістю близько 60 крапель щохвилини, так і струминне. При гемотрансфузії голка може затромбовані. Ні в якому разі не можна проштовхувати згусток в вену хворого, слід припинити процедуру, витягти голку з посудини, замінити її на нову і пунктировать іншу вену, після чого можна продовжити введення крові.
Коли майже вся донорська кров надійшла до реципієнта, в ємності залишають невелику її кількість, яке зберігається дві доби в холодильнику. Якщо протягом цього часу у реципієнта розвинуться будь-які ускладнення, то залишений препарат буде використаний для уточнення їх причини.
Вся інформація про переливання обов’язково фіксується в історії хвороби — кількість використаної рідини, склад препарату, дата, час процедури, результат тестів на сумісність, самопочуття пацієнта. Дані про гемотрансфузійним препараті є на етикетці ємності, тому найбільш часто ці етикетки вклеюються в історію хвороби з уточненням дати, часу і самопочуття реципієнта.
Після операції кілька годин належить дотримуватися постільного режиму, щогодини перші 4 години контролюється температура тіла, визначається пульс. На наступну добу беруться загальні аналізи крові та сечі.
Будь-яке відхилення в самопочутті реципієнта може свідчити про посттрансфузійних реакціях, тому персонал ретельно стежить за скаргами, поведінкою і зовнішнім виглядом хворих. При прискоренні пульсу, раптової гіпотонії, болях в грудній клітці, лихоманці висока ймовірність негативної реакції на переливання або ускладнень. Нормальна температура в перші чотири години спостереження після процедури — свідоцтво того, що маніпуляція проведена успішно і без ускладнень.
Трансфузійні середовища і препарати
Для введення в якості трансфузійних середовищ можуть бути використані: 
Цільну кров вводити недоцільно зважаючи на великий її витрати і високого ризику трансфузійних реакцій. Крім того, коли хворий потребує чітко визначеної складової крові, немає сенсу В «нагружатьВ» його додатковими чужорідними клітинами і обсягом рідини.
Якщо страждає на гемофілію необхідний відсутній VIII фактор згортання, то для отримання його потрібної кількості буде потрібно ввести не один літр цільної крові, а концентрований препарат фактора — це всього кілька мілілітрів рідини. Для заповнення білка фібриногену потрібно ще більше цільної крові — близько десятка літрів, готовий же білковий препарат містить потрібні 10-12 грам в мінімальному обсязі рідини.
При анемії пацієнт потребує, перш за все, в еритроцитах, при порушенні згортання, гемофілії, тромбоцитопенії — в окремих факторах, тромбоцитах, білках, тому ефективніше і правильніше використовувати концентровані препарати окремих клітин, білків, плазму і т. Д.
Грає роль не тільки кількість цільної крові, яке невиправдано може отримати реципієнт. Набагато більший ризик несуть численні антигенні компоненти, здатні викликати важку реакцію при першому введенні, повторному переливанні, настанні вагітності навіть через великий проміжок часу. Саме ця обставина і змушує трансфузіологов відмовлятися від цільної крові на користь її компонентів.
Допускається застосування цільної крові при втручаннях на відкритому серці в умовах екстракорпорального кровообігу, в екстрених випадках при сильній крововтраті і шоках, при обмінних переливань. 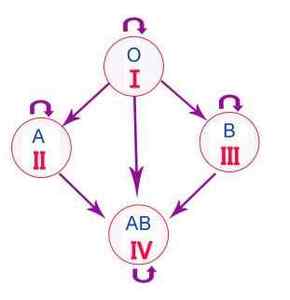
сумісність груп крові при переливанні
Для гемотрансфузій беруть одногруппную кров, збігається з резус-приналежності з такими у її одержувача. У виняткових випадках можна використовувати I групу в обсязі, що не перевищує півлітра, або 1 літр відмитих еритроцитів. В екстрених ситуаціях, коли немає підходящої групи крові, хворому з IV групою може бути введена будь-яка інша з відповідним резусом (універсальний реципієнт).
До початку гемотрансфузії завжди визначається придатність препарату для введення реципієнту — термін і дотримання умов зберігання, герметичність ємності, зовнішній вигляд рідини. При наявності пластівців, додаткових домішок, явищ гемолізу, плівки на поверхні плазми, кров’яних згортків препарат використовувати заборонено. На початку проведення операції фахівець зобов’язаний ще раз перевірити збіг групи і резус-фактора обох учасників процедури, особливо, якщо відомо, що у реципієнта в минулому були несприятливі наслідки від переливання, викидні або резус-конфлікт при вагітності у жінок.
Ускладнення після переливання крові
В цілому, переливання крові вважається безпечною процедурою, але тільки тоді, коли техніка і послідовність дій не порушені, чітко визначено показання та обрана правильна трансфузионная середу. При погрішності на будь-якому з етапів гемотрансфузионной терапії, індивідуальні особливості реципієнта можливі посттрансфузійні реакції та ускладнення. 
Порушення техніки маніпуляції може привести до емболіям і тромбозів. Попадання повітря в просвіт судин загрожує повітряної емболією з симптомами порушення дихання, синюшностью шкіри, болями за грудиною, падінням тиску, що вимагає реанімаційних заходів.
Тромбоемболія може бути наслідком як утворення згустків в переливається рідини, так і тромбозу в місці введення препарату. Дрібні згортки крові зазвичай піддаються руйнуванню, а великі здатні привести до тромбоемболії гілок легеневої артерії. Масивна тромбоемболія судин легенів смертельно небезпечна і передбачає негайну медичну допомогу, бажано — в умовах реанімації.
Посттрансфузійні реакції — природний наслідок введення чужорідної тканини. Вони рідко становлять загрозу життю і можуть виражатися в алергії на компоненти переливається препарату або в пірогенних реакціях.
Посттрансфузійні реакції проявляються лихоманкою, слабкістю, можливі свербіж шкіри, болі в голові, набряки. Пірогенні реакції складають чи не половину всіх наслідків переливання і пов’язані з попаданням розпадаються білків і клітин в кровотік реципієнта. Вони супроводжуються лихоманкою, болями в м’язах, ознобом, синюшностью шкіри, почастішанням пульсу. Алергія зазвичай спостерігається при повторних гемотрансфузіях і вимагає застосування антигістамінних засобів.
Посттрансфузійні ускладнення можуть бути досить важкими і навіть фатальними. Найнебезпечнішим ускладненням є потрапляння в кровотік реципієнта несумісною по групі і резус крові. В такому випадку неминучий гемоліз (руйнування) еритроцитів і шок з явищами недостатності багатьох органів — нирок, печінки, головного мозку, серця.
Головними причинами трансфузионного шоку вважають помилки лікарів при визначенні сумісності або порушення правил гемотрансфузії, що ще раз вказує на необхідність підвищеної уваги персоналу на всіх етапах підготовки і проведення операції переливання.
Ознаки гемотрансфузійних шоку можуть проявитися як відразу ж, на початку введення препаратів крові, так і через кілька годин після процедури. Симптомами його вважаються блідість і ціаноз, виражена тахікардія на тлі гіпотонії, занепокоєння, озноб, болі в животі. Випадки шоку вимагають екстреної медичної допомоги.
Бактеріальні ускладнення і зараження інфекціями (ВІЛ, гепатити) досить рідкісні, хоч і не виключаються повністю. Ризик заразитися інфекцією мінімальний завдяки карантинному зберігання трансфузійних середовищ протягом півроку, а також ретельному контролю її стерильності на всіх етапах заготівлі.
Серед більш рідкісних ускладнень — синдром масивної гемотрансфузії при введенні 2-3 літрів в короткий проміжок часу. Наслідком потрапляння значного обсягу чужої крові може бути нітратна або цитратна інтоксикація, наростання калію в крові, що може призвести до аритмії. Якщо використовується кров від численних донорів, то не виключена несумісність з розвитком синдрому гомологічною крові.
Щоб уникнути негативних наслідків, важливо дотримуватися техніки і всі етапи операції, а також прагнути використовувати якомога менше і самої крові, і її препаратів. При досягненні мінімального значення того чи іншого порушеного показника, слід переходити до заповнення об’єму крові за рахунок колоїдних і кристалоїдних розчинів, що теж ефективно, але більш безпечно.
Відео: фільм про переливання крові