Виразка кишечника — це глибокий дефект слизової оболонки тонкої або товстої кишки, який може досягати підслизової основи або м’язового шару. Найчастіше зустрічається виразкова хвороба 12-палої кишки на тлі хелікобактерної інфекції. Виразкові ураження тонкої або товстої кишки також може бути наслідком хронічного запалення — коліту або характерною ознакою таких патологій як хвороба Крона і НВК (неспецифічний виразковий коліт) . 
- 31 Збір даних і огляд
- 32 Інструментальні дослідження
- 33 Лабораторні дослідження
- 41 Дієта
- 42 Препарати
- 43 Хірургія
- 431 Види операцій
- 432 Відновлювальний період
Симптоми
Перераховані захворювання мають специфічні симптоми з боку ураженого кишечника і організму в цілому. Найбільшою виразності вони досягають в періоди загострень, що порушує якість життя людини. Виразкова хвороба 12-палої кишки, неспецифічний виразковий коліт і хвороба Крона характеризуються хронічним перебігом з рецидивами в результаті впливу провокуючих чинників.
Кишкові прояви

Характерні ознаки загострення хвороби:
- періодична або постійна гострий біль в надчеревній ділянці живота;
- нудота, нерідко призводить до блювоти;
- посилення больового синдрому натщесерце, в нічний час;
- часта відрижка з тухлим запахом;
- метеоризм;
- погіршення апетиту.
Причини і фактори ризику
Виразка кишечника вважається багатофакторним захворюванням, у виникненні якого може брати участь інфекційний процес, генетична схильність або аутоімунне запалення.
Основні причини захворювань:
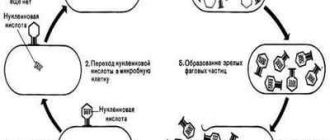
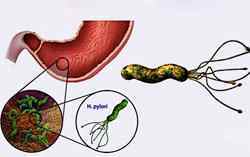 Інфекції. Активний хелікобактеріоз в шлунково-кишковому тракті, перенесені важкі кишкові інфекції.
Інфекції. Активний хелікобактеріоз в шлунково-кишковому тракті, перенесені важкі кишкові інфекції. - Аутоімунний процес. Дана теорія сконцентрована на тому, що в організмі людини виробляються антитіла проти нормальних клітин власного кишечника.
- Хронічне запалення. Переважання в людському організмі прозапальних факторів (інтерлейкіни, фактор некрозу пухлин) може запустити процеси язвообразования.
- Генетична схильність. У осіб, чиї родичі страждають від виразок кишечника, ймовірність захворіти значно вище, ніж у людей з необтяжених спадковістю.
- Медикаменти. Тривалий прийом деяких ЛП (кортікоідние гормони, аміноглікозиди, НПЗП) може привести до подібних змін з боку кишечника.
Діагностика
Діагностикою патології може займатися терапевт, гастроентеролог або хірург.
Збір даних і огляд
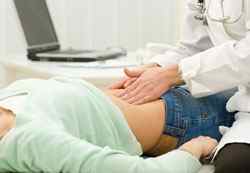 На перших етапах важливий опитування пацієнта, в ході якого лікар дізнається скарги, їх характер, тривалість і частоту. В обов’язковому порядку встановлюється початок хвороби, з’ясовується спадковий анамнез, план попереднього лікування.
На перших етапах важливий опитування пацієнта, в ході якого лікар дізнається скарги, їх характер, тривалість і частоту. В обов’язковому порядку встановлюється початок хвороби, з’ясовується спадковий анамнез, план попереднього лікування.
Ретельний огляд допоможе доктору виявити запальне ураження очей, шкіри або мови, суглобові контрактури в результаті тривалого артриту. Пальпація живота проводиться для визначення зони хворобливості, патологічного зміни форми і розміру кишки, здуття.
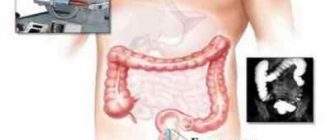
Інструментальні дослідження
Інвазивні методики дозволяють більш детально і В «воочіюВ» оглянути слизову оболонку кишечника, виявити характер і кількість дефектів на ній, зробити біопсію і навіть малі операції при необхідності.
Для встановлення діагнозу призначаються такі види інструментальної діагностики:
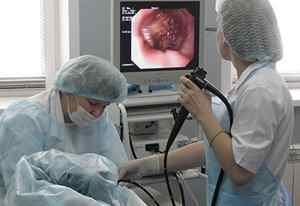 Фиброгастродуоденоскопия (с /без уреазний тест) . Це обстеження верхнього сегмента шлунково-кишкового тракту за допомогою ендоскопа (від стравоходу до 12-палої кишки). Є В «золотимВ» стандартом діагностики виразкової хвороби.
Фиброгастродуоденоскопия (с /без уреазний тест) . Це обстеження верхнього сегмента шлунково-кишкового тракту за допомогою ендоскопа (від стравоходу до 12-палої кишки). Є В «золотимВ» стандартом діагностики виразкової хвороби. - Фіброколоноскопія . Проводиться огляд прямої і товстої кишки; можливе проведення біопсії і малих оперативних втручань (зупинка кровотечі, видалення поліпів).
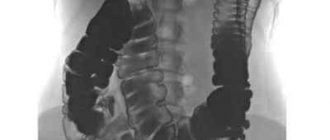
- Контрастна ирригография . Рентгенологічне обстеження кишечника за допомогою введення контрастної речовини і виконання серії знімків.
Лабораторні дослідження
 З лабораторних аналізів призначається клінічне і біохімічне дослідження крові (зниження рівня гемоглобіну, альбуміну, поява С-реактивного білка і фібриногену). У деяких випадках вдаються до імунологічної аналізу, за допомогою якого виявляють наявність і кількість плазматичних антитіл.
З лабораторних аналізів призначається клінічне і біохімічне дослідження крові (зниження рівня гемоглобіну, альбуміну, поява С-реактивного білка і фібриногену). У деяких випадках вдаються до імунологічної аналізу, за допомогою якого виявляють наявність і кількість плазматичних антитіл.
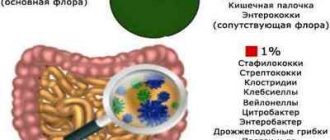
Копроцітограмма і бактеріологічне дослідження калу можуть показати наявність в ньому неперетравлених частинок, лейкоцитів і високу концентрацію патогенних мікробів. Не менш важливим є аналіз калу на приховану кров .
Лікування
Лікування комплексне. Терапія повинна включати в себе дієтичні рекомендації, лікарські препарати та, при необхідності, хірургічне втручання.
Дієта
Як під час, так і поза загострень важливо дотримуватися збалансованого харчування. Слід уникати переїдання, їжі всухом’ятку або на ходу, надмірного вживання газованих напоїв, фаст-фуду. Їжа повинна бути приготовлена щадними методами (запікання, варіння) і подаватися оптимальної температури (20-40 В ° C).
РекомендуемиеВ продукти
Нерекомендовані продукти
- слизові каші (рисова, вівсяна);
- вермішель;
- яйця, приготовлені всмятку;
- некислі соки;
- нежирний сир, молоко;
- нежирна риба, м’ясо (хек, минтай, курка, кролик);
- компоти з фруктів;
- варені або печені овочі;
- сухе печиво.
- спеції, гострі соуси;
- бобові;
- консерви, напівфабрикати;
- алкоголь, каву, солодка газована вода;
- перлова, пшенична каші;
- жирне м’ясо, риба;
- сухарики, чіпси;
- свіжа випічка.
Наявність частою діареї має на увазі збільшення добової калорійності і кількості рідини, що випивається. Це дозволить уникнути зневоднення і різкого схуднення.
Препарати
З медикаментозних засобів можуть використовуватися:
- Антибіотики. Призначені для боротьби з інфекцією (пеніциліни, цефалоспорини, фторхінолони).
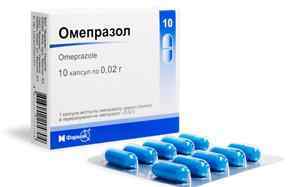 Антисекреторні, антацидні препарати. Знижують кислотність, захищають стінки шлунково-кишкового тракту (омепразол, рабепразол, Маалокс, Алмагель).
Антисекреторні, антацидні препарати. Знижують кислотність, захищають стінки шлунково-кишкового тракту (омепразол, рабепразол, Маалокс, Алмагель). - Кортикостероїди. Мають протизапальну активність, гальмують аутоімунні процеси (Преднізолон, Будесонід).
- Аміносаліцілати /цитостатики. Перешкоджають прогресуванню аутоімунного запалення в кишечнику (Сульфасалазин /Метотрексат).
Крім того, призначається симптоматична терапія: знеболюючі препарати, вітаміни.
Хірургія
Оперативні втручання показані при неухильному прогресуванні хвороби, розвитку ускладнень, неефективності лікарської терапії. У статистиці вказана висока частота рецидивів (до 45%) через 3-5-7 років після втручання. Найбільшою ефективністю володіють операції при виразці 12-палої кишки.
Види операцій
 Некректомія. Висічення виразкових дефектів.
Некректомія. Висічення виразкових дефектів. - Лігування судин. Застосовується для зупинки кровотеч.
- Резекція кишки з /без анастомозу. Видалення найбільш зміненого сегмента кишечника с /без формування співустя з іншим відділом шлунково-кишкового тракту.
Відновлювальний період
У більшості випадків відновний період займає від 2-4 тижнів до декількох місяців, що залежить від ступеня ураження кишки і своєчасності терапії. В окремих випадках ремісія домагається роками або хвороба призводить до інвалідності.
Можливі наслідки і прогноз для життя
Пізно діагностована патологія може привести до розвитку ускладнень:
 тотальне ураження шлунково-кишкового тракту;
тотальне ураження шлунково-кишкового тракту; - перфорація стінки кишки ;
- внутрішня кровотеча;
- озлокачествление;
- сепсис;
- утворення абсцесів.
При легкому, середньотяжкому перебігу прогноз для життя відносно сприятливий (за умови дотримання всіх лікувальних рекомендацій). Важкі і ускладнені форми в 40-70% випадків призводять до інвалідизації, рідше — летального результату.
Профілактика
Первинна профілактика:
- раціональне, збалансоване харчування;
- прийом препаратів строго за призначенням лікаря;
- своєчасне лікування гострих інфекцій, аутоімунних процесів.
Вторинна профілактика:
- дотримання лікувальної дієти, рекомендованого режиму;
- виключення алкоголю, куріння;
- лікувальний і профілактичний прийом препаратів;
- регулярне обстеження, навіть в період ремісії.